Asma no Adulto e Adolescente: Ambulatorial
Definição
Definição
Doença inflamatória crônica e heterogênea das vias aéreas caracterizada por:
inflamação brônquica persistente
hiperresponsividade das vias aéreas
remodelamento estrutural brônquico
Esses processos levam a limitação variável do fluxo expiratório, geralmente reversível espontaneamente ou após broncodilatador.
Em fases avançadas pode ocorrer obstrução persistente por remodelamento das vias aéreas.
Epidemiologia
Prevalência estimada: 7–15% da população
Aproximadamente 300 milhões de pessoas vivem com asma no mundo.
Estima-se cerca de 1.000 mortes diárias associadas à doença.
Forma grave:
~10% dos adultos
~2,5% das crianças
Exacerbações:
20–30% dos pacientes apresentam ≥1 exacerbação por ano
Na asma grave:
Exacerbações podem atingir 50% dos pacientes
Até 12% necessitam hospitalização
Fluxograma
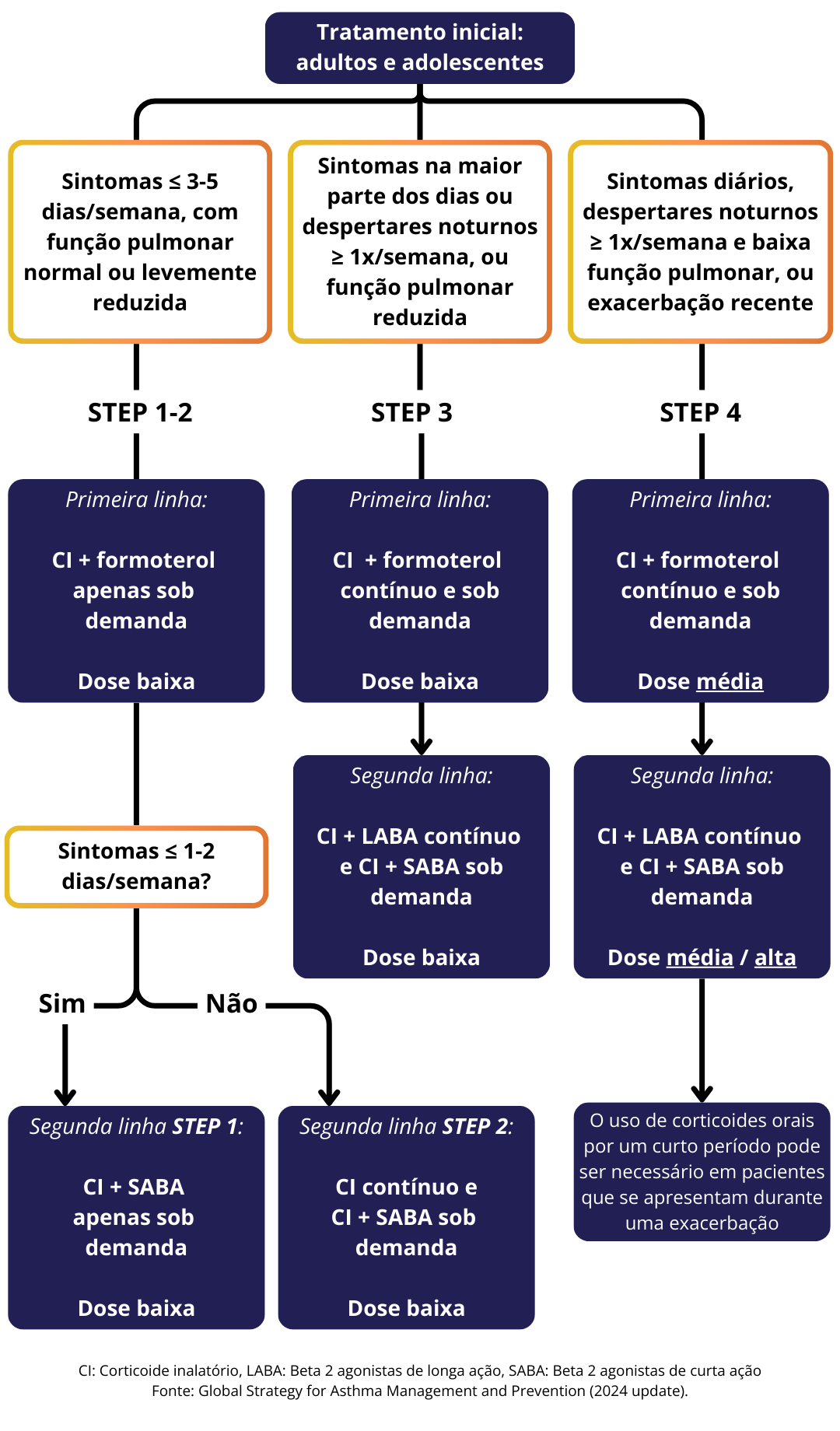
Diagnóstico
Sinais que corroboram com o diagnóstico:
Mais de um tipo de sintoma respiratório (em adultos, tosse isolada raramente é devido à asma)
Os sintomas ocorrem de forma variável ao longo do tempo e variam em intensidade
Os sintomas costumam piorar à noite ou ao acordar
Os sintomas geralmente são desencadeados por exercícios, risos, alérgenos ou ar frio
Os sintomas geralmente aparecem ou pioram com infecções virais
Diagnóstico:
Clínico + Espirometria (> 6 anos de idade).
Classificação
Quanto a gravidade:
Leve: apresenta sintomas controlados com o Step 1 ou 2 de tratamento.
Moderada: apresenta sintomas controlados com o Step 3 ou 4 de tratamento.
Grave: não há controle dos sintomas mesmo com medicações otimizadas em doses altas.
Quanto ao controle dos sintomas:
Descrito no tópico abaixo.
Critérios de Controle
Critérios (nas últimas 4 semanas*):
Sintomas diurnos > 2/semana;
Limitação das atividades devido a asma;
Medicação de alívio > 2/semana;
Despertares noturnos.
Classificação:
Bem controlado: nenhum critério
Parcialmente controlado: até 2 critérios
Não controlado: ≥ 3 critérios
Observação:
*A avaliação do controle dos sintomas não deve ser limitada às últimas 4 semanas, no entanto, o GINA refere que não há ferramentas validadas para avaliar o controle dos sintomas por períodos mais longos.
Além da avaliação do controle dos sintomas, deve ser avaliado os fatores de risco para exacerbações, incluindo histórico de exacerbações.

Siglas Comuns
Dispositivos:
MDI: metered dose inhaler (inalador pressurizado);
DPD: dispositivo pressurizado dosimetrado;
DPI: dry powder inhaler (inalador de pó);
SMI: soft mist inhaler (inalador formador de névoa)
HFA: hidrofluoralcano
Espaçador: sempre usar em menores de 5 anos.
Classes:
LABA: Beta 2 agonista de longa ação.
SABA: Beta 2 agonistas de curta ação.
LAMA: Antagonista muscarínico de longa ação.
CI: Corticoide inalatório.
Esquema Geral
Esquema geral de tratamento:
Considerações:
Considera-se os seguintes passos para > 11 anos.
O tratamento pode ser escalonado ou recuado após a reavaliação clínica.
Após instituir um dos passos (steps), deve-se reavaliar em 2-3 meses, ou antes dependendo da urgência.
Primeira linha de tratamento de cada STEP:
STEP 1 e 2:
Sob demanda: CI (dose baixa) + Formoterol
STEP 3:
Contínuo e sob demanda: CI (dose baixa) + Formoterol
STEP 4:
Contínuo e sob demanda: CI (dose média) + Formoterol
STEP 5:
Contínuo: CI (dose alta) + Formoterol + LAMA
Sob demanda: CI (dose baixa) + Formoterol
Avaliar terapias adicionais: anti-leucotrienos ou imunobiológicos
Não é recomendado o tratamento da asma apenas com SABA em adultos, adolescentes ou crianças de 6 a 11 anos.
Embora os SABAs sejam altamente eficazes no alívio dos sintomas, o seu uso isolado mostrou um risco aumentado de morte relacionada à asma.
STEP 1
Quando?
Sintomas ≤ 1-2 dias/semana, com a função pulmonar normal ou levemente reduzida.
Considerações:
Questionar o controle ambiental, avaliar a técnica inalatória, exercício físico e rever controle.
Reavaliar após 3 meses de tratamento e considerar step up ou step down.
Primeira linha:
Sob demanda: Corticoide inalatório (dose baixa) + Formoterol
Segunda linha:
Sob demanda: Corticoide inalatório (dose baixa) + SABA (beta 2 de curta ação)
STEP 2
Quando?
Sintomas ≤ 3-5 dias/semana, com a função pulmonar normal ou levemente reduzida.
Considerações:
Questionar o controle ambiental, avaliar a técnica inalatória, exercício físico e rever controle.
Reavaliar após 3 meses de tratamento e considerar step up ou step down.
Primeira linha:
Sob demanda: Corticoide inalatório (dose baixa) + Formoterol
Segunda linha:
Contínuo: Corticoide inalatório (dose baixa), E
Sob demanda: Corticoide inalatório (dose baixa) + SABA
STEP 3
Quando?
Sintomas na maioria dos dias ou despertares noturnos ≥ 1x/semana, ou função pulmonar reduzida.
Considerações:
Questionar o controle ambiental, avaliar a técnica inalatória, exercício físico e rever controle.
Reavaliar após 3 meses de tratamento e considerar step up ou step down.
Primeira linha:
Contínuo: Corticoide inalatório (dose baixa) + Formoterol, E
Sob demanda: Corticoide inalatório (dose baixa) + Formoterol
Segunda linha:
Contínuo: Corticoide inalatório (dose baixa) + LABA, E
Sob demanda: Corticoide inalatório + SABA
STEP 4
Quando?
Sintomas diários, despertares noturnos ≥ 1x/semana e baixa função pulmonar, ou exacerbação recente.
Considerações:
Questionar o controle ambiental, avaliar a técnica inalatória, exercício físico e rever controle.
Reavaliar após 3 meses de tratamento e considerar step up ou step down.
Primeira linha:
Contínuo: Corticoide inalatório (dose média) + Formoterol, E
Sob demanda: Corticoide inalatório (dose média) + Formoterol
Segunda linha:
Contínuo: Corticoide inalatório (dose média/alta) + LABA, E
Sob demanda: Corticoide inalatório + SABA
STEP 5
Quando?
Ausência de resposta ao Step 4.
Considerações:
Questionar o controle ambiental, avaliar a técnica inalatória, exercício físico e rever controle.
Primeira linha:
Contínuo: Corticoide inalatório (dose alta) + Formoterol + LAMA, E
Sob demanda: Corticoide inalatório (dose baixa) + Formoterol
Avaliar terapias adicionais: anti-leucotrienos ou imunobiológicos.
Segunda linha:
Contínuo: Corticoide inalatório (dose alta) + Formoterol + LAMA, E
Sob demanda: Corticoide inalatório (dose baixa) + SABA
Avaliar terapias adicionais: anti-leucotrienos ou imunobiológicos.
Corticoide Inalatório (CI)
Beclometasona DPD HFA partícula extrafina (Clenil spray®) (200 doses) 50mcg ou 200mcg ou 250 mcg
Baixa: 100-200 mcg/dia
Média: > 200-400 mcg/dia
Alta: > 400 mcg/dia
Considerações:
As apresentações de 200 e 250mcg são somente para adultos.
A apresentação de 50mcg pode ser utilizada em crianças.
Beclometasona DPI cápsulas (Miflasona®) (60 doses) 200mcg ou 400mcg
Baixa: 100-200 mcg/dia
Média: > 200-400 mcg/dia
Alta: > 400 mcg/dia
Considerações:
Essas apresentações podem ser utilizadas em crianças e adultos.
Budesonida DPI cápsulas (Busonid caps®) (15 ou 60 doses) 200mcg ou 400mcg
Baixa: 200-400 mcg/dia
Média: > 400-800 mcg/dia
Alta: > 800 mcg/dia
Considerações:
Para ≥ 6 anos.
Budesonida aerolizer (Miflonide®) (30 ou 60 doses) 200mcg ou 400mcg
Baixa: 200-400 mcg/dia
Média: > 400-800 mcg/dia
Alta: > 800 mcg/dia
Considerações:
Para ≥ 6 anos.
Fluticasona diskus (Flixotide®) (60 doses) 50mcg ou 250mcg
Baixa: 100-250 mcg/dia
Média: > 250-500 mcg/dia
Alta: > 500 mcg/dia
Considerações:
Para ≥ 4 anos.
Fluticasona DPD HFA (Flixotide spray®) (60 ou 120 doses) 50mcg ou 250mcg
Baixa: 100-250 mcg/dia
Média: > 250-500 mcg/dia
Alta: > 500 mcg/dia
Considerações:
Apresentação de 50mcg para ≥ 1 ano.
Apresentação de 250mcg para ≥ 4 anos.
Mometasona DPI cápsulas (Oximax®) (60 doses) 200mcg ou 400mcg
Baixa: 110-220 mcg/dia
Média: > 220-440 mcg/dia
Alta: > 440 mcg/dia
Considerações:
Para ≥ 12 anos.
LABA + CI
Beta 2 agonistas de longa ação + Corticoide inalatório.
Formoterol + Budesonida cápsula única (Alenia®) (15, 30 ou 60 doses) 6/100mcg ou 6/200mcg ou 12/400mcg
Inalar 1 a 2 cápsulas de 12/12 horas (dose de manutenção máxima: 24/800mcg por dia - adultos)
Considerações:
Apresentações de 6/100mcg e 6/200mcg para ≥ 4 anos
Apresentação de 12/400mcg para ≥ 6 anos
Formoterol + Budesonida cápsulas separadas (Foraseq®) (60 doses) 6/100mcg ou 6/200mcg
Inalar 1 a 2 cápsulas de 12/12 horas (dose de manutenção máxima: 24/800mcg por dia - adultos)
Considerações:
Para ≥ 12 anos
Formoterol + Budesonida turbuhaler (Symbicort Turbuhaler®) (60 doses) 6/100mcg ou 6/200mcg ou 12/400mcg
Inalar 1 a 2 doses de 12/12 horas (dose de manutenção máxima: 24/800mcg por dia - adultos)
Considerações:
Apresentações de 6/100mcg e 6/200mcg para ≥ 4 anos
Apresentação de 12/400mcg para ≥ 12 anos
Formoterol + Budesonida DPD HFA (Symbicort®; Vannair spray®) (120 doses) 6/100mcg ou 6/200mcg
Inalar 1 a 2 doses de 12/12 horas (dose de manutenção máxima: 24/800mcg por dia - adultos)
Considerações:
Apresentações de 6/100mcg para ≥ 6 anos
Apresentação de 6/200mcg para ≥ 12 anos
Formoterol + Beclometasona DPD HFA partícula extrafina (Fostair spray®) (120 doses) 6/100mcg
Inalar 1 a 2 doses de 12/12 horas (dose de manutenção máxima: 24/400mcg por dia - adultos)
Considerações:
Para ≥ 18 anos
Formoterol + Beclometasona next partícula extrafina (Fostair DPI®) (120 doses) 6/100mcg
Inalar 1 a 2 doses de 12/12 horas (dose de manutenção máxima: 24/400mcg por dia - adultos)
Considerações:
Para ≥ 18 anos
Formoterol + Propionato de Fluticasona cápsula única (Lugano®) (60 doses) 12/250mcg
Inalar 1 dose de 12/12 horas (dose de manutenção máxima: 24/500mcg por dia - adultos)
Considerações:
Para ≥ 12 anos
Salmeterol + Propionato de Fluticasona DPD HFA (Seretide spray®) (120 doses) 25/50mcg ou 25/125mcg ou 25/250mcg
Inalar 1 a 2 doses de 12/12 horas (dose de manutenção máxima: 100/1.000mcg por dia - adultos)
Considerações:
Apresentações de 25/50mcg para ≥ 4 anos
Apresentação de 25/125 e 25/250mcg para ≥ 12 anos
Salmeterol + Propionato de Fluticasona diskus HFA (Seretide Diskus®) (60 doses) 50/100mcg ou 50/250mcg ou 50/500mcg
Inalar 1 dose de 12/12 horas (dose de manutenção máxima: 100/1.000mcg por dia - adultos)
Considerações:
Apresentações de 50/100mcg para ≥ 4 anos
Apresentação de 50/200 e 50/500mcg para ≥ 12 anos
Vilanterol + Furoato de Fluticasona ellipta (Relvar®) (30 doses) 25/100mcg ou 25/200mcg
Inalar 1 dose uma vez ao dia (dose de manutenção máxima: 25/200mcg por dia - adultos)
Considerações:
Para ≥ 12 anos
SABA + CI
Beta 2 agonistas de curta ação + Corticoide inalatório.
Salbutamol + Beclometasona DPD HFA (Clenil Compositum HFA®) (200 doses) 100/50mcg
Inalar 2 doses de 6/6 a 4/4 horas (máximo de 12 doses por dia - adultos)
Considerações:
Para ≥ 6 anos
Salbutamol + Beclometasona sol. nebulização (Clenil Compositum A®) 1.600/800mcg/2ml (10 fr de 2ml)
Inalar 1 dose (2 ml) a cada 24 ou 12 horas (máximo de 2 doses por dia - adultos)
Considerações:
Para crianças e adultos
Antimuscarínico (LAMA)
Antagonista muscarínico de longa ação.
Tiotrópio respimat (Spiriva®) (60 doses) 2,5 mcg/dose
Inalar 2 doses uma vez ao dia (dose de manutenção máxima: 5 mcg por dia - adultos)
Considerações:
Para ≥ 6 anos
Dose de Corticoides Conforme Idade
≥ 12 anos
Beclometasona (DPI, DPD HFA):
Baixa: 100-200 mcg/dia
Média: > 200-400 mcg/dia
Alta: > 400 mcg/dia
Budesonida (DPI, DPD HFA):
Baixa: 200-400 mcg/dia
Média: > 400-800 mcg/dia
Alta: > 800 mcg/dia
Propionato de Fluticasona (DPI, DPD HFA):
Baixa: 100-250 mcg/dia
Média: > 250-500 mcg/dia
Alta: > 500 mcg/dia
Furoato de Fluticasona (DPI):
Baixa: -
Média: 100 mcg/dia
Alta: 200 mcg/dia
Mometasona (DPI):
Baixa: 110-220 mcg/dia
Média: > 220-440 mcg/dia
Alta: > 440 mcg/dia
Entre 6 e 11 anos
Beclometasona (DPI, DPD HFA):
Baixa: 50-100 mcg/dia
Média: > 100-200 mcg/dia
Alta: > 200 mcg/dia
Budesonida (DPI):
Baixa: 100-200 mcg/dia
Média: > 200-500 mcg/dia
Alta: > 500 mcg/dia
Budesonida (flaconetes):
Baixa: 250-500 mcg/dia
Média: > 500-1.000 mcg/dia
Alta: > 1.000 mcg/dia
Propionato de Fluticasona (DPD HFA):
Baixa: 100-200 mcg/dia
Média: > 200-500 mcg/dia
Alta: > 500 mcg/dia
Propionato de Fluticasona (DPI):
Baixa: 100-200 mcg/dia
Média: > 200-400 mcg/dia
Alta: > 400 mcg/dia
Mometasona (DPI):
Baixa: 110 mcg/dia
Média: ≥ 220 < 440 mcg/dia
Alta: ≥ 440 mcg/dia
< 6 anos
Beclometasona (DPD HFA) (≥ 5 anos):
Baixa: 100 mcg/dia
Budesonida (flaconetes) (≥ 6 meses):
Baixa: 500 mcg/dia
Propionato de Fluticasona (DPD HFA) (≥ 4 anos):
Baixa: 50 mcg/dia
Mometasona (DPI) (≥ 4 anos):
Baixa: 110 mcg/dia
Fatores de Risco para Exacerbações
Sintomas
Sintomas não controlados são um importante fator de risco para exacerbações.
Medicamentos
Uso elevado de SABA (aumento da mortalidade se ≥1 frasco por mês)
CI inadequado: CI não prescrito, baixa adesão ou uso incorreto do inalador.
Outras condições médicas
Obesidade, rinossinusite crônica, DRGE, alergia alimentar confirmada e gravidez.
Exposições
Tabagismo, cigarros eletrônicos, exposição a alérgenos, poluição do ar.
Psicossocial
Problemas psicológicos ou socioeconômicos graves.
Função pulmonar
Baixo VEF1 (especialmente <60% do previsto), elevada responsividade ao broncodilatador.
Marcadores inflamatórios
Eosinófilos sanguíneos mais elevados, FeNO (concentração fracionária de óxido nítrico exalado) elevado (em adultos com asma tomando CI).
História de exacerbação
Já intubado ou em unidade de terapia intensiva devido asma; Exacerbação grave nos últimos 12 meses.
Investigação de Atopia
Dosagem de IgE específica.
Teste cutâneo de hipersensibilidade imediata (prick test).
Referências
[1] CARVALHO-PINTO, R. M.; CANÇADO, J. E. D.; PIZZICHINI, M. M. M. et al. Recomendações da Sociedade Brasileira de Pneumologia e Tisiologia para o manejo da asma grave. Jornal Brasileiro de Pneumologia, v. 47, n. 6, 2021. Disponível em: https://www.jornaldepneumologia.com.br. Acesso em: 8 mar. 2026.
[2] GLOBAL INITIATIVE FOR ASTHMA. Estratégia global para manejo e prevenção da asma (Global Strategy for Asthma Management and Prevention – atualização 2024). Wisconsin: Global Initiative for Asthma, 2024. Disponível em: https://ginasthma.org. Acesso em: 8 mar. 2026.
[3] GUSSO, G.; LOPES, J. M. C.; DIAS, L. C. Tratado de medicina de família e comunidade: princípios, formação e prática. 2. ed. Porto Alegre: Artmed, 2019.
[4] LOMMATZSCH, M.; BRUSSELLE, G. G.; LEVY, M. L. et al. A2BCD: um guia conciso para manejo da asma. The Lancet Respiratory Medicine, v. 11, n. 6, p. 573–576, 2023. Disponível em: https://www.thelancet.com. Acesso em: 8 mar. 2026.
[5] LOUIS, R.; SATIA, I.; OJANGUREN, I. et al. Diretrizes da European Respiratory Society para o diagnóstico de asma em adultos. European Respiratory Journal, 2022. Disponível em: https://erj.ersjournals.com. Acesso em: 8 mar. 2026.
[6] MARSEGLIA, G. L.; CIRILLO, I.; VIZZACCARO, A. et al. Papel do fluxo expiratório forçado entre 25-75% como marcador precoce de comprometimento das pequenas vias aéreas em indivíduos com rinite alérgica. Allergy and Asthma Proceedings, v. 28, n. 1, p. 74–78, 2007. Disponível em: https://www.ingentaconnect.com. Acesso em: 8 mar. 2026.
[7] PIZZICHINI, M. M. M.; CARVALHO-PINTO, R. M.; CANÇADO, J. E. D. et al. Recomendações da Sociedade Brasileira de Pneumologia e Tisiologia para o manejo da asma. Jornal Brasileiro de Pneumologia, v. 46, n. 1, 2020. Disponível em: https://www.jornaldepneumologia.com.br. Acesso em: 8 mar. 2026.
[7] SHARMA, S.; GERBER, A. N.; KRAFT, M. et al. Patogênese da asma: fenótipos, terapias e lacunas – resumo da Aspen Lung Conference 2023. American Journal of Respiratory Cell and Molecular Biology, v. 71, n. 2, p. 154–168, 2024. Disponível em: https://www.atsjournals.org. Acesso em: 8 mar. 2026.
[8] THOMAS, A.; LEMANSKE JUNIOR, R. F.; JACKSON, D. J. Estratégias para intensificação e redução do tratamento em pacientes asmáticos. Journal of Allergy and Clinical Immunology, v. 128, n. 5, p. 915–926, 2011. Disponível em: https://www.jacionline.org. Acesso em: 8 mar. 2026.
Autoria e Curadoria
As informações contidas nesta página são de autoria da Equipe Editorial Médica do GPMED, composta por médicos especialistas de diversas áreas. Todo o conteúdo é estruturado rigorosamente com base em fontes bibliográficas de alto impacto e nas diretrizes oficiais vigentes, seguindo os preceitos da Medicina Baseada em Evidências. Nosso compromisso é oferecer ao médico uma base de consulta técnica, confiável e chancelada por profissionais experientes, garantindo máxima segurança no suporte à decisão clínica.


