Hipertensão Arterial Sistêmica (HAS)
Classificação e Definição
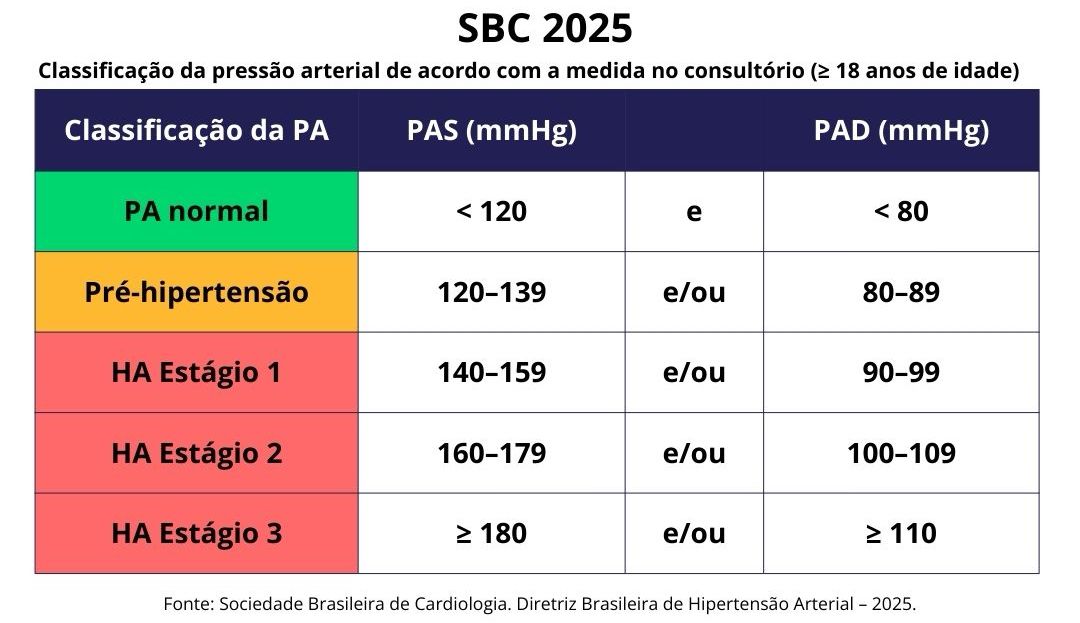
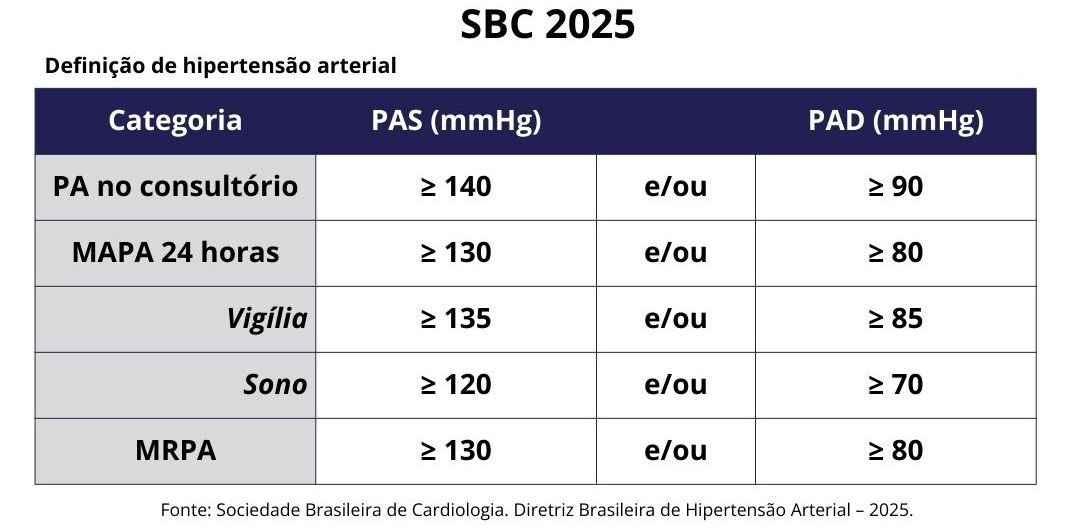
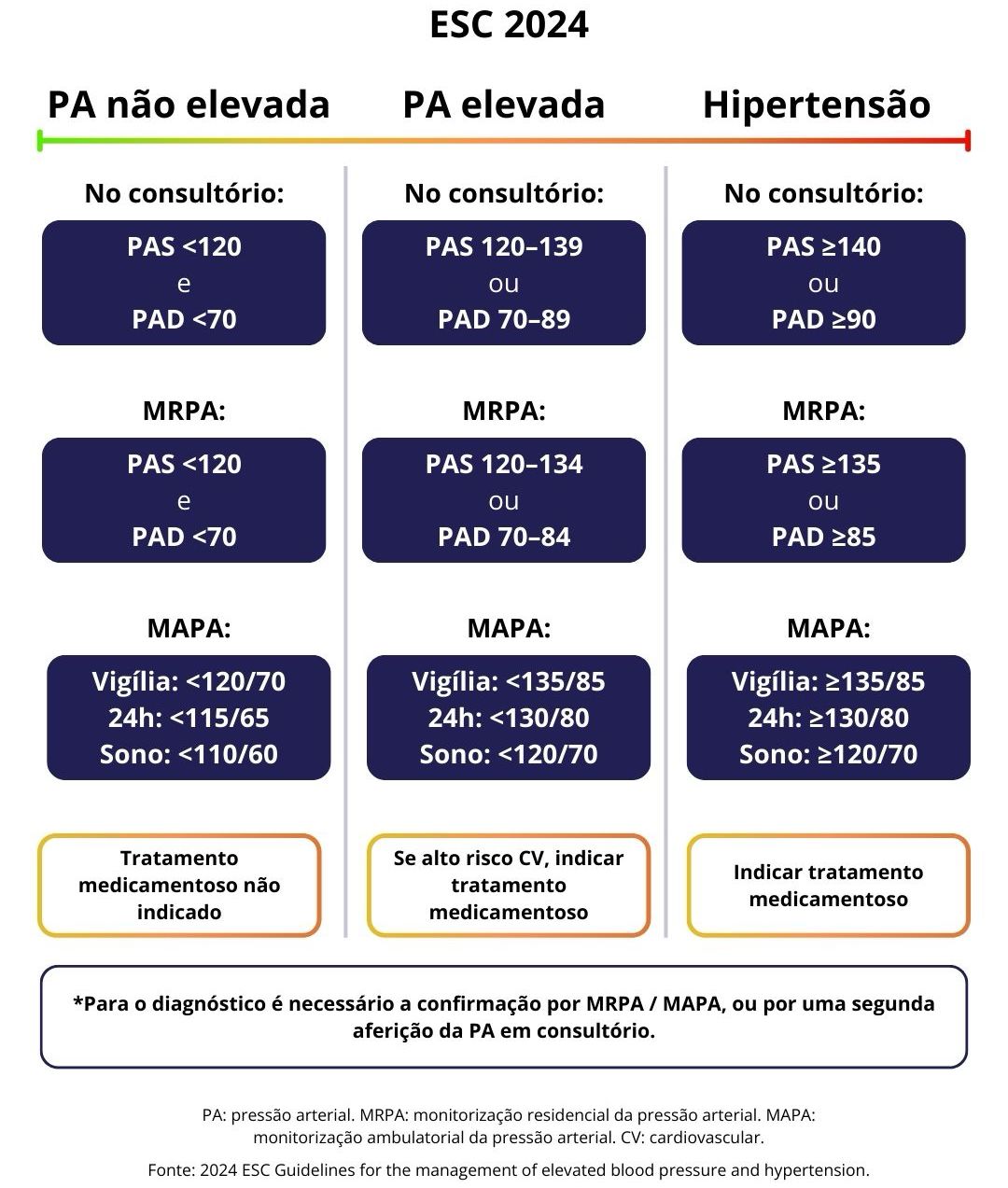
Diferenças Entre Diretrizes
Diferença entre as principais diretrizes de Hipertensão Arterial
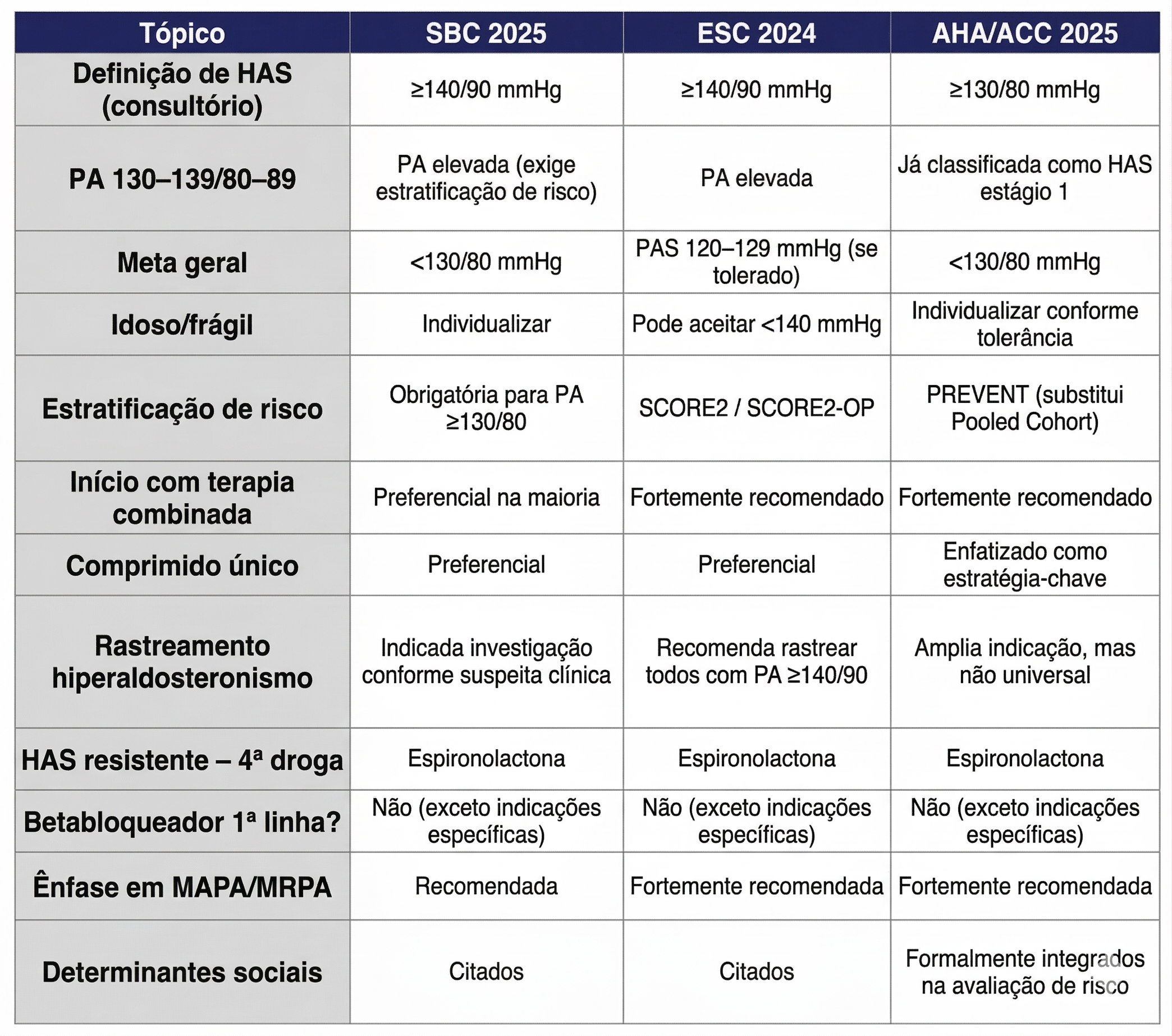
Manejo Inicial
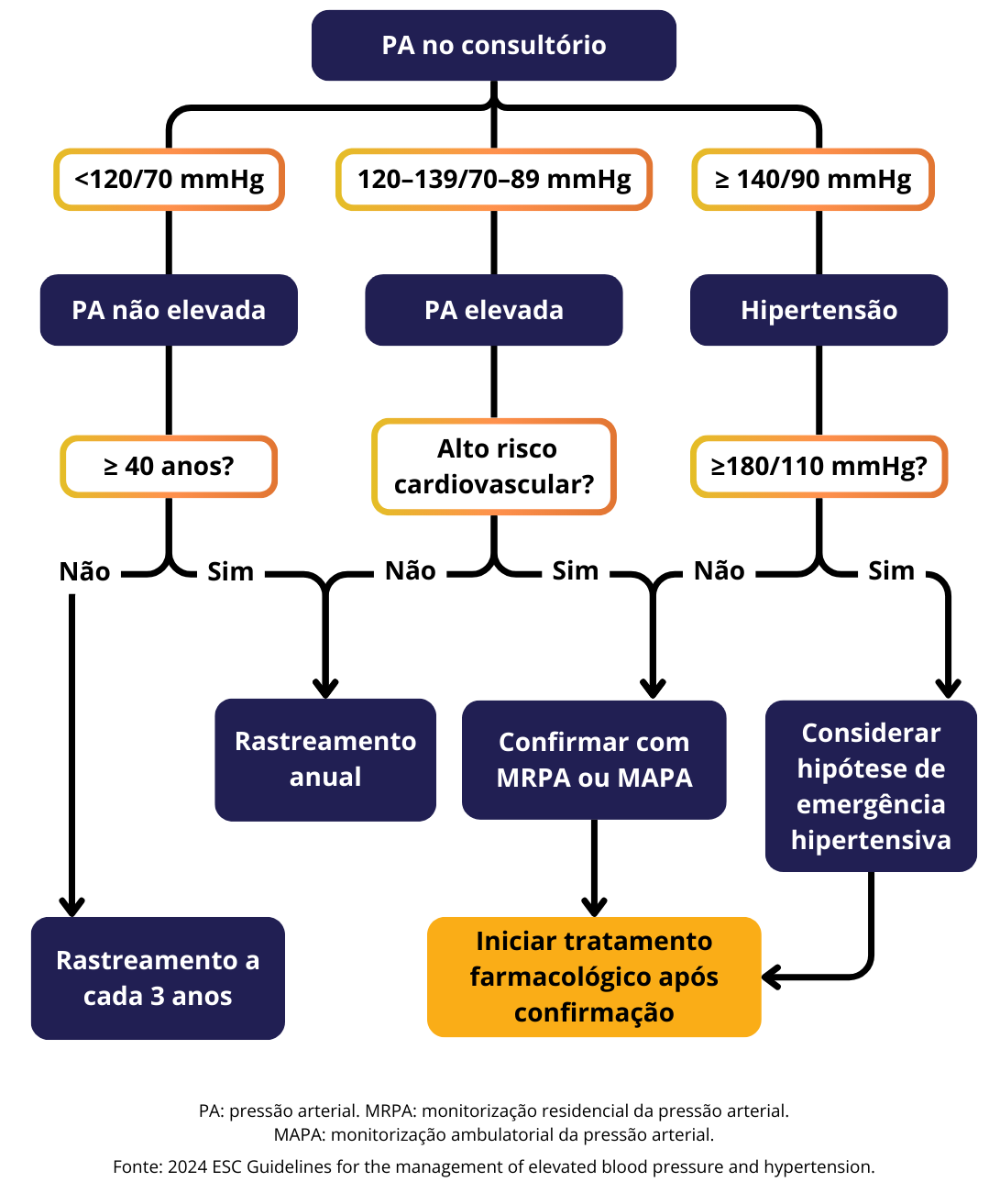
Estratificação de Risco
SBC 2025:
Para todos com PA ≥130 e/ou 80 mmHg
Avaliação clínica e complementar.
Identificar:
FRCV
LOA
DCV
DRC
Aplicar o escore PREVENT.
Calculadora da American Heart Association: acesse aqui.
ESC 2024:
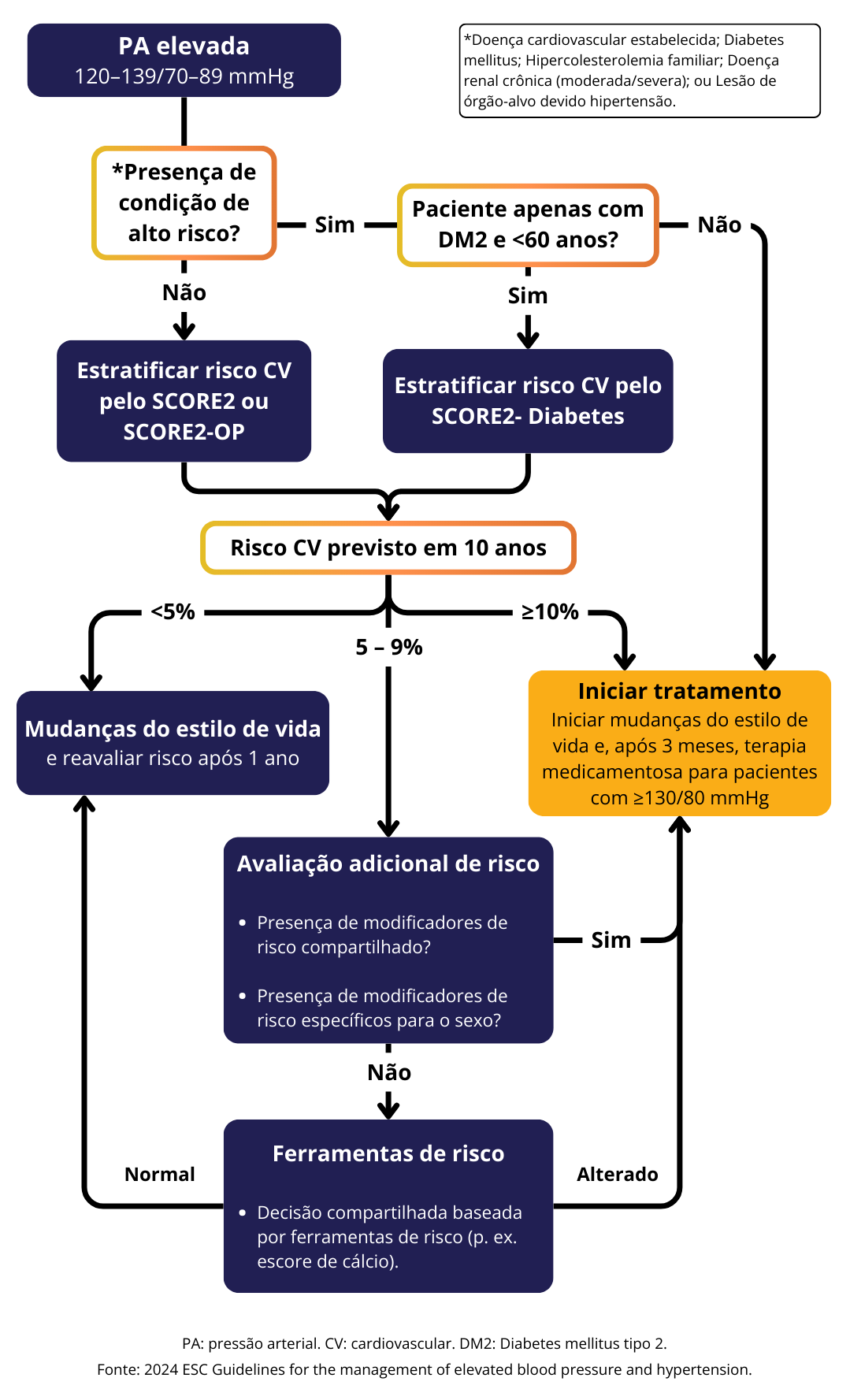
Condições de que determinam alto risco cardiovascular por si só:
Doença cardiovascular estabelecida
Diabetes mellitus
Hipercolesterolemia familiar
Doença renal crônica (moderada/severa)
Lesão de órgão-alvo devido hipertensão
Os modelos de predição de risco cardiovascular em 10 anos são úteis na estratificação dos pacientes com PA elevada para definição do tratamento adequado.
Baixe o app da European Society of Cardiology (ESC) para acessar as calculadoras de risco cardiovascular (SCORE2, SCORE2-OP e SCORE2-Diabetes).
Conforme apresentado no fluxograma acima, os modificadores de risco devem ser avaliados em pacientes com predição de risco cardiovascular em 10 anos entre 5-9% para considerar elevação do risco e terapia mais agressiva.
Modificadores de risco compartilhados
Etnia de alto risco
Histórico familiar de ASCVD de início precoce
Privação socioeconômica
Doenças inflamatórias autoimunes
Doença mental grave
HIV
Modificadores de risco específicos para o sexo
Diabetes gestacional
Hipertensão gestacional
Pré-eclâmpsia
Parto prematuro
Um ou mais natimortos
Aborto recorrente
Ferramentas e testes que auxiliam na avaliação de risco adicional:
Escore de cálcio coronário (CAC)
Placa carotídea ou femoral
Troponina cardíaca de alta sensibilidade
NT-proBNP
Velocidade da onda de pulso
Diagnóstico Diferencial
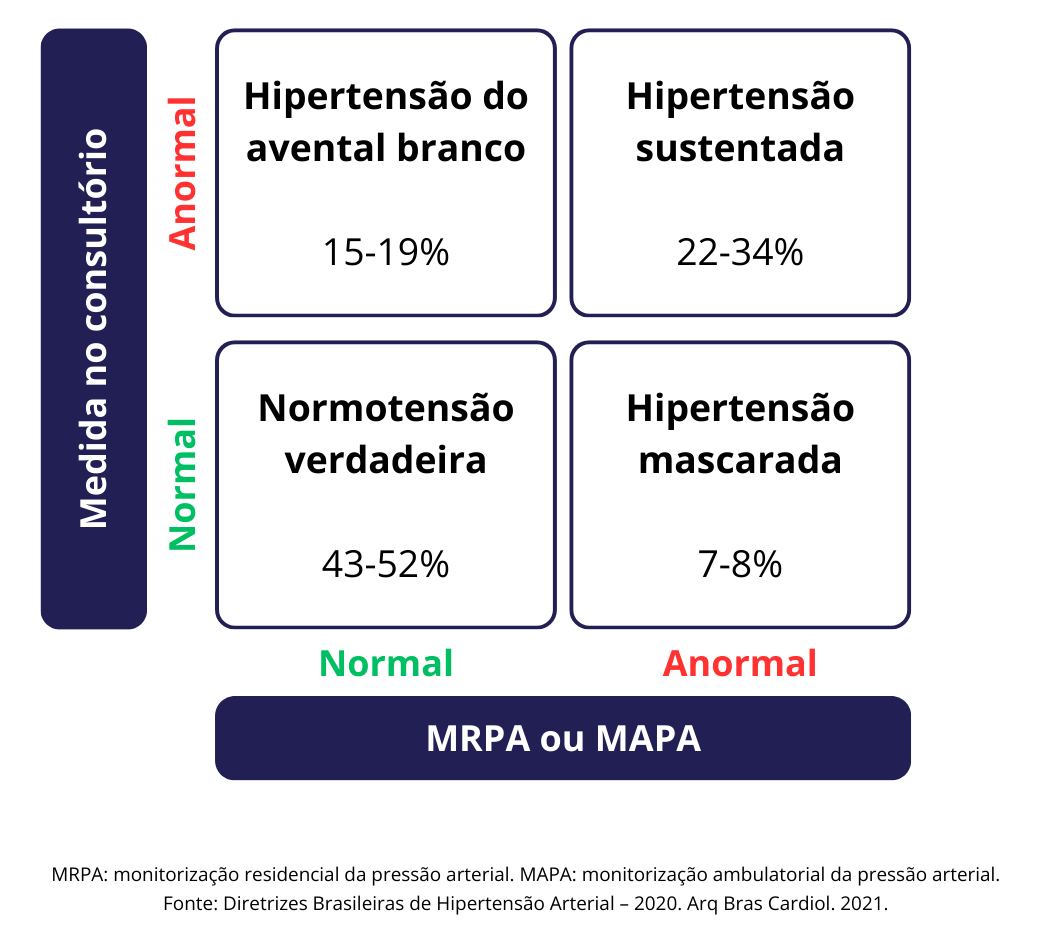
Considerações na Medição da PA
PA no consultório:
Deve ser realizado medições repetidas da PA em mais de uma consulta. Em cada consulta, três medidas da PA devem ser registradas, com 1 a 2 minutos de intervalo. A PA do paciente é a média das duas últimas leituras da PA. Medidas adicionais devem ser realizadas se as duas primeiras leituras diferirem em > 10 mmHg.
Deve ser medida em ambos os braços pelo menos na primeira consulta, porque uma diferença de PAS entre os braços > 15 mmHg é sugestiva de doença ateromatosa e está associada a um risco CV aumentado
Se uma diferença entre os braços < 15mmHg da PA for registrada, recomenda-se que todas as leituras subsequentes da PA usem o braço com uma leitura mais alta da PA
A PA fora do consultório (MAPA ou MRPA):
É especificamente recomendada para identificação da Hipertensão do Avental Branco e Hipertensão Mascarada, assim como quantificação dos efeitos do tratamento e identificação de possíveis causas de efeitos colaterais (p. ex., hipotensão sintomática)
Qual a Meta para a PA?
SBC 2025:
Metas para todos
PA < 130/80 mmHg
Reduzir risco CV
MAPA ou MRPA sempre que possível
Avaliar fenótipos da HA
Seguimento
Rever a cada 4 semanas até alcançar a meta de PA
Verificar adesão ao tratamento sempre
Combater inércia terapêutica
ESC 2024:
De modo geral, recomenda-se ter como meta-alvo uma PA sistólica de 120–129 mmHg, desde que o tratamento seja bem tolerado.
Nos casos em que a PA sistólica estiver dentro da meta, mas a PA diastólica ≥80 mmHg, pode-se considerar a intensificação do tratamento para atingir uma PA diastólica de 70–79 mmHg.
Nos casos em que a PA sistólica de 120–129 mmHg não é bem tolerada, recomenda-se atingir a menor PA sistólica possível tolerada pelo paciente.
Em alguns casos, a meta de PA pode ser mais flexível (por exemplo, <140 mmHg), como nos seguintes cenários:
Hipotensão ortostática sintomática não tratada
Idade ≥85 anos
Fragilidade moderada a grave
Expectativa de vida limitada (<3 anos)
E se não atingir a meta?
Opções de conduta:
Aumentar a dose (atenção para doses máximas diárias) OU
Associar mais um anti-hipertensivo OU
Trocar a combinação.
Se o paciente já faz uso de 3 anti-hipertensivos, e foi optado por acrescentar uma 4ª droga:
Deve-se optar pela espironolactona.
Tratamento Não Medicamentoso
O tratamento não medicamentoso é indicado para todos (SBC 2025), e consiste nas medidas descritas abaixo.
Mudanças no Estilo de Vida:
Não fumar
Dieta saudável (DASH)
IMC 18–24Kg/m²
Reduzir a ingestão de sal
< 2 g/dia = 5 g de sal/dia = uma colher de chá/dia
Aumentar a ingestão de potássio
≥ 3,5 g/dia
Atividade física regular
1) Interrupção do comportamento sedentário:
Levantar e se movimentar por 5 min a cada 30 min sentado.
2) Atividade física
Realizar, pelo menos, 150 min/semana de AF aeróbica moderada ou 75 min/semana de AF aeróbica vigorosa, ou ainda, uma combinação equivalente de AF moderada e vigorosa.
Para maior benefício, executar exercícios de fortalecimento muscular duas vezes/semana.
3) Treinamento físico
Aeróbico complementado pelo resistido.
Baixa ingestão de álcool
Homens – duas doses/dia
Mulheres – uma dose/dia
Deve-se evitar consumo episódico abusivo de álcool
Observação:
Uma dose contém 10 a 12 g de álcool, correspondendo a aproximadamente 200 mL de cerveja (5% de álcool), 100 mL de vinho (12% de álcool) e 25 mL de bebida destilada, como uísque, vodca e aguardente (40% de álcool).
Práticas de espiritualidade e controle de estresse
Prescrição do Treinamento Aeróbico (obrigatório):
Modalidades diversas: andar, correr, dançar, nadar, entre outras.
Volume: somar, pelo menos, 150 min/semana.
Frequência: três a cinco vezes por semana (mais vezes – maior efeito);
Duração: 30 a 60 min por sessão (mais tempo – maior efeito).
Intensidade moderada definida por:
1) Maior intensidade conseguindo conversar (sem ficar ofegante);
2) Sentir-se “ligeiramente cansado” (12 a 13 na escala de Borg 20);
3) Manter a FC de treino na faixa calculada por:
FC treino = (FC máxima – FC repouso) x % + FC repouso
Em que:
FC máxima: deve ser obtida num teste ergométrico máximo, feito em uso dos medicamentos regulares, ou pelo cálculo da FC máxima prevista pela idade (ou seja, 220 – idade). Essa fórmula não pode ser usada em paciente com HA que tenham cardiopatias, estejam em uso de BB ou de bloqueadores de canais de cálcio não di-hidropiridínicos;
FC repouso: deve ser medida após 5 min de repouso deitado;
%: utilizar 40% como limite inferior e 60% como superior.
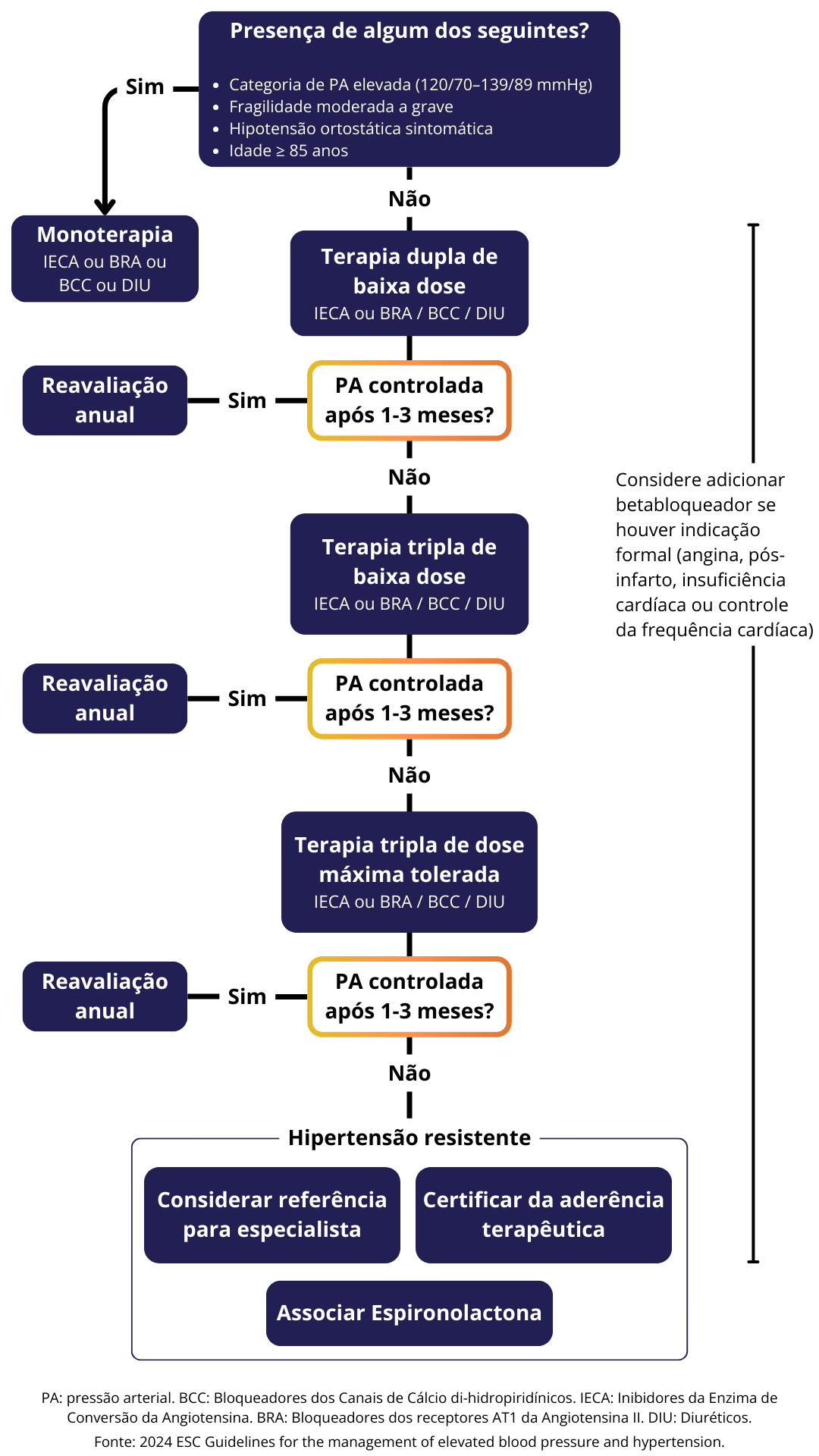
Como Iniciar o Tratamento Medicamentoso?
SBC 2025:
Início com associação de medicamentos nos seguintes casos:
HA estágio 1 de risco moderado e alto
HA estágios 2 e 3
(IECA ou BRA) + BCC e/ou DIU
BB em indicações específicas
Comprimido único, preferencialmente
Início em monoterapia nos seguintes casos:
Indivíduos frágeis
≥ 80 anos
PA ≥130 e/ou 80 mmHg de risco alto
HA estágio 1 de risco baixo (a critério médico, associação de medicamentos)
💡 Sugestão GPMED
Realize o curso Hipertensão na Prática - do básico ao avançado - disponível em nossa plataforma no módulo de "cursos", ou clique aqui para adquirir agora mesmo
ESC 2024:
Considerações na escolha dos anti-hipertensivos:
Pacientes negros:
Devido a maior prevalência de hipertensão sensível ao sal e com baixa renina, os diuréticos tiazídicos e os bloqueadores dos canais de cálcio parecem mais eficazes do que a monoterapia com IECA ou BRA.
Se a terapia combinada for necessária, a associação de anlodipino e hidroclorotiazida pode ser tão eficaz quanto, ou superior, à combinação de hidroclorotiazida com IECA/BRA.
Se um bloqueador do sistema renina-angiotensina for necessário, os BRAs são preferíveis em relação aos IECAs, devido a maior incidência de angioedema em pacientes negros.
Doença renal crônica:
Os IECAS e os BRAs são mais eficazes na redução da albuminúria do que outros anti-hipertensivos e devem ser considerados como parte do tratamento para pacientes com hipertensão e proteinúria.
Combinações de anti-hipertensivos:
Dois medicamentos:
IECA + tiazídico
IECA + BCC di-hidropiridínicos
BRA + tiazídico
BRA + BCC di-hidropiridínicos
BCC + tiazídico
Três medicamentos:
IECA + tiazídico + BCC di-hidropiridínicos
BRA + tiazídico + BCC di-hidropiridínicos
Quatro medicamentos:
IECA + tiazídico + BCC di-hidropiridínicos + espironolactona
BRA + tiazídico + BCC di-hidropiridínicos + espironolactona
Combinação contraindicada:
IECA + BRA
IECAs
Enalapril comp. 5mg ou 10mg ou 20mg
- Dose diária: 5 a 40 mg
- Frequência: 1 a 2 vezes ao dia.
Captopril comp. 12,5mg ou 25mg ou 50mg
- Dose diária: 25 a 150 mg
- Frequência: 2 a 3 vezes ao dia.
Lisinopril comp. 10mg ou 20mg
- Dose diária: 10 a 40 mg
- Frequência: 1 vez ao dia.
Ramipril comp. 2,5mg ou 5mg ou 10mg
- Dose diária: 2,5 a 20 mg
- Frequência: 1 a 2 vezes ao dia.
BRAs
Losartana comp. 25mg ou 50mg ou 100mg
- Dose diária: 50 a 100mg
- Frequência: 1 a 2 vezes ao dia.
Valsartana comp. 80mg ou 160mg ou 320mg
- Dose diária: 80 a 320 mg
- Frequência: 1 vez ao dia.
Irbesartana comp. 150mg ou 300mg
- Dose diária: 150 a 300 mg
- Frequência: 1 vez ao dia.
Candesartana comp. 8mg ou 16mg ou 32mg
- Dose diária: 8 a 32 mg
- Frequência: 1 vez ao dia.
Olmesartana comp. 20mg ou 40mg
- Dose diária: 20 a 40 mg
- Frequência: 1 vez ao dia.
Telmisartana comp. 20mg ou 40mg ou 80mg
- Dose diária: 20 a 80 mg
- Frequência: 1 vez ao dia.
BCCs di-hidropiridínicos
Anlodipino comp. 2,5mg ou 5mg ou 10mg
- Dose diária: 2,5 a 10 mg.
- Frequência: 1 vez ao dia.
Nifedipino comp. 10mg ou 20mg
- Dose diária: 10 a 60 mg.
- Frequência: 1 a 3 vezes ao dia.
BCCs não di-hidropiridínicos
Verapamil comp. 80mg ou 120mg ou 240mg
- Dose diária: 120 a 360 mg
- Frequência: 1 a 2 vezes ao dia.
Diltiazem comp. 30mg ou 60mg
- Dose diária: 80 a 240 mg
- Frequência: 1 a 2 vezes ao dia.
Diuréticos tiazídicos
Hidroclorotiazida comp. 25mg ou 50mg
- Dose diária: 25 a 50 mg
- Frequência: 1 vez ao dia.
Clortalidona comp. 12,5mg ou 25mg
- Dose diária: 12,5 a 25 mg
- Frequência: 1 vez ao dia.
Indapamida comp. 1,5mg
- Dose diária: 1,5 mg
- Frequência: 1 vez ao dia.
Diuréticos de alça
Furosemida comp. 40mg
- Dose diária: 20 a 240 mg
- Frequência: 1 a 3 vezes ao dia.
Bumetanida comp. 1mg
- Dose diária: 1 a 4 mg
- Frequência: 1 a 3 vezes ao dia.
Diuréticos poupadores de potássio
Espironolactona comp. 25mg ou 50mg ou 100mg
- Dose diária: 25 a 100 mg
- Frequência: 1 a 2 vezes ao dia.
Amilorida + HCTZ comp.2,5+25mg ou 5+50mg
- Disponível em apresentações combinadas com hidroclorotiazida.
- Dose diária: 2,5 a 5 mg
- Frequência: 1 vez ao dia.
BB não cardiosseletivos
Propranolol comp. 10mg ou 40mg ou 80mg
- Dose diária: 80 a 320 mg
- Frequência: 2 a 3 vezes ao dia.
Nadolol comp. 40mg ou 80mg
- Dose diária: 40 a 160 mg
- Frequência: 1 vez ao dia.
Pindolol comp. 5mg ou 10mg
- Dose diária: 10 a 60 mg
- Frequência: 1 vez ao dia.
Carvedilol comp. 3,125mg ou 6,25mg ou 12,5mg ou 25mg
- Dose diária: 12,5 a 50 mg
- Frequência: 1 a 2 vezes ao dia.
BB cardiosseletivos
Atenolol comp. 25mg ou 50mg ou 100mg
- Dose diária: 50 a 100 mg
- Frequência: 1 a 2 vezes ao dia.
Succinato de Metoprolol comp. 25mg ou 50mg ou 100mg
- Dose diária: 50 a 200 mg
- Frequência: 1 vez ao dia.
Bisoprolol comp. 5mg ou 10mg
- Dose diária: 5 a 20 mg
- Frequência: 1 vez ao dia.
Nebivolol comp. 5mg
- Dose diária: 2,5 a 10 mg
- Frequência: 1 vez ao dia.
Vasodilatador direto
Hidralazina comp. 25mg ou 50mg
- Dose diária: 50 a 200 mg
- Frequência: 2 a 3 vezes ao dia.
Simpatolítico de ação central
Metildopa comp. 250mg ou 500mg
- Dose diária: 500 a 2.000 mg
- Frequência: 2 vezes ao dia.
Clonidina comp. 0,10mg ou 0,15mg ou 0,20mg
- Dose diária: 0,2 a 0,9 mg
- Frequência: 2 vezes ao dia.
Considerações importantes de cada classe
Inibidores da Enzima de Conversão da Angiotensina (IECA)
- Eventos adversos: tosse, angioedema, risco de hiperpotassemia em pacientes com insuficiência renal ou que estejam recebendo suplementação de potássio.
- Não usar em: mulheres em idade fértil, pois há grande risco de malformações fetais e outras complicações na gestação. Associação a outros inibidores do sistema renina-angiotensina-aldosterona, exceto espironolactona na Insuficiência Cardíaca.
Bloqueadores dos receptores AT1 da Angiotensina II (BRA)
- Eventos adversos: risco de hiperpotassemia em pacientes com insuficiência renal ou que estejam recebendo suplementação de potássio.
- Não usar em: mulheres em idade fértil, pois há grande risco de malformações fetais e outras complicações na gestação. Associação a outros inibidores do sistema renina-angiotensina-aldosterona, exceto espironolactona na Insuficiência Cardíaca.
Bloqueadores dos Canais de Cálcio di-hidropiridínicos (BCC) - anlodipino, nifedipino.
- São potentes vasodilatadores que têm pouco ou nenhum efeito negativo sobre a contratilidade ou condução cardíaca. Eles são normalmente usados para tratar hipertensão ou angina estável.
- Eventos adversos: cefaleia, tontura, rubor facial e edema periférico dose-dependente em até 20 a 30% dos pacientes, hiperplasia gengival (uso crônico).
- Não usar em: insuficiência cardíaca com fração de ejeção reduzida.
Bloqueadores dos Canais de Cálcio não di-hidropiridínicos (BCC) - verapamil, diltiazem.
- São vasodilatadores um pouco menos potentes em comparação com os di-hidropiridínicos, mas têm um efeito depressor maior na condução e na contratilidade cardíaca.
- Eventos adversos: constipação dose-dependente, que pode ocorrer em até 25% dos pacientes, bem como bradicardia e piora do débito cardíaco, hiperplasia gengival (uso crônico).
- Não usar em: insuficiência cardíaca com fração de ejeção reduzida; associação com betabloqueadores e em pacientes com bradicardia.
Diuréticos tiazídicos
- Eventos adversos: fraqueza, cãibras, hipovolemia e disfunção erétil, hipopotassemia e hipomagnesemia (podem provocar arritmias ventriculares, sobretudo a extrassistolia). A hipopotassemia também reduz a liberação de insulina, aumentando a intolerância à glicose e o risco de desenvolver diabetes melito tipo 2. O aumento do ácido úrico é um efeito quase universal dos diuréticos, podendo precipitar crises de gota nos indivíduos com predisposição.
- Não usar em: contraindicados para os pacientes com anúria e aqueles que apresentem hipersensibilidade ao composto.
Diuréticos de alça
- Eventos adversos: hipocalemia, hipocalcemia, hipomagnesemia, ototoxicidade (uso crônico), nefrotoxicidade (dose alta).
- Não usar em: insuficiência renal com anúria, pré-coma e coma associado com encefalopatia hepática;, hipopotassemia severa, hiponatremia severa, hipovolemia (com ou sem hipotensão) ou desidratação, hipersensibilidade à furosemida, às sulfonamidas ou a qualquer componente da fórmula, contraindicado para uso por lactantes.
Diuréticos poupadores de potássio
- Eventos adversos: A espironolactona pode causar ginecomastia dolorosa e hiperpotassemia, sendo este distúrbio eletrolítico mais frequente em pacientes com déficit de função renal.
- Não usar em: insuficiência renal aguda, diminuição significativa da função renal, anúria, doença de Addison ou hipercalemia.
Beta-bloqueadores
- Eventos adversos: broncoespasmo, bradicardia, distúrbios da condução atrioventricular, vasoconstrição periférica, insônia, pesadelos, depressão, astenia e disfunção sexual (menor efeito com nebivolol).
- Não usar em: asma, doença pulmonar obstrutiva crônica (DPOC) e bloqueio atrioventricular de segundo e terceiro graus.
Vasodilatador direto - Hidralazina
- Eventos adversos: cefaleia, flushing, taquicardia reflexa e reação lupus-like (dose-dependente). Seu uso pode também acarretar anorexia, náusea, vômito e diarreia.
- Não usar em: Lúpus eritematoso sistêmico idiopático e doenças correlatas; Taquicardia grave e insuficiência cardíaca com alto débito cardíaco (por exemplo, em tireotoxicose); Insuficiência do miocárdio devido à obstrução mecânica (por exemplo, em estenose aórtica ou mitral e na pericardite constritiva); Insuficiência cardíaca isolada do ventrículo direito devido à hipertensão pulmonar (cor pulmonale); Aneurisma dissecante da aorta.
Simpatolítico de ação central
- Eventos adversos: a metildopa pode provocar reações autoimunes, como febre, anemia hemolítica, galactorreia e disfunção hepática, que, na maioria dos casos, desaparecem com a interrupção do uso. A clonidina apresenta risco do efeito rebote com a descontinuação, especialmente quando associada aos betabloqueadores, e pode ser perigosa em situações pré-operatórias (a retirada gradual em duas a quatro semanas evita o efeito rebote). Os medicamentos dessa classe apresentam reações adversas decorrentes da ação central, como sonolência, sedação, boca seca, fadiga, hipotensão postural e disfunção erétil
- Não usar em: metildopa não deve ser usada em hepatopatas ou em uso de inibidores da MAO. Já a clonidina não deve ser usada em casos de bradiarritmia grave secundária à disfunção do nódulo sinusal ou bloqueio AV de 2º ou 3º grau e em condições hereditárias raras de intolerância à galactose.
Exames de Rotina
Os exames de rotina na avaliação inicial do hipertenso, recomendados pela European Society of Cardiology e pela Sociedade Brasileira de Cardiologia, incluem:
Glicemia de jejum e hemoglobina glicada
Urina 1, Creatinina, TFG, relação albumina-creatinina urinária
Perfil lipídico (CT, HDL, LDL, triglicérides)
Sódio, potássio e cálcio
TSH
Ácido úrico
ECG de 12 derivações
Observação:
Segundo a European Society of Cardiology (2024), todos os hipertensos confirmados (PA ≥140/90 mmHg) devem ser rastreados para hiperaldosteronismo primário por meio da atividade da renina plasmática e aldosterona plasmática. Por outro lado, a Sociedade Brasileira de Cardiologia (2025) recomenda o rastreio em caso de suspeita clínica.
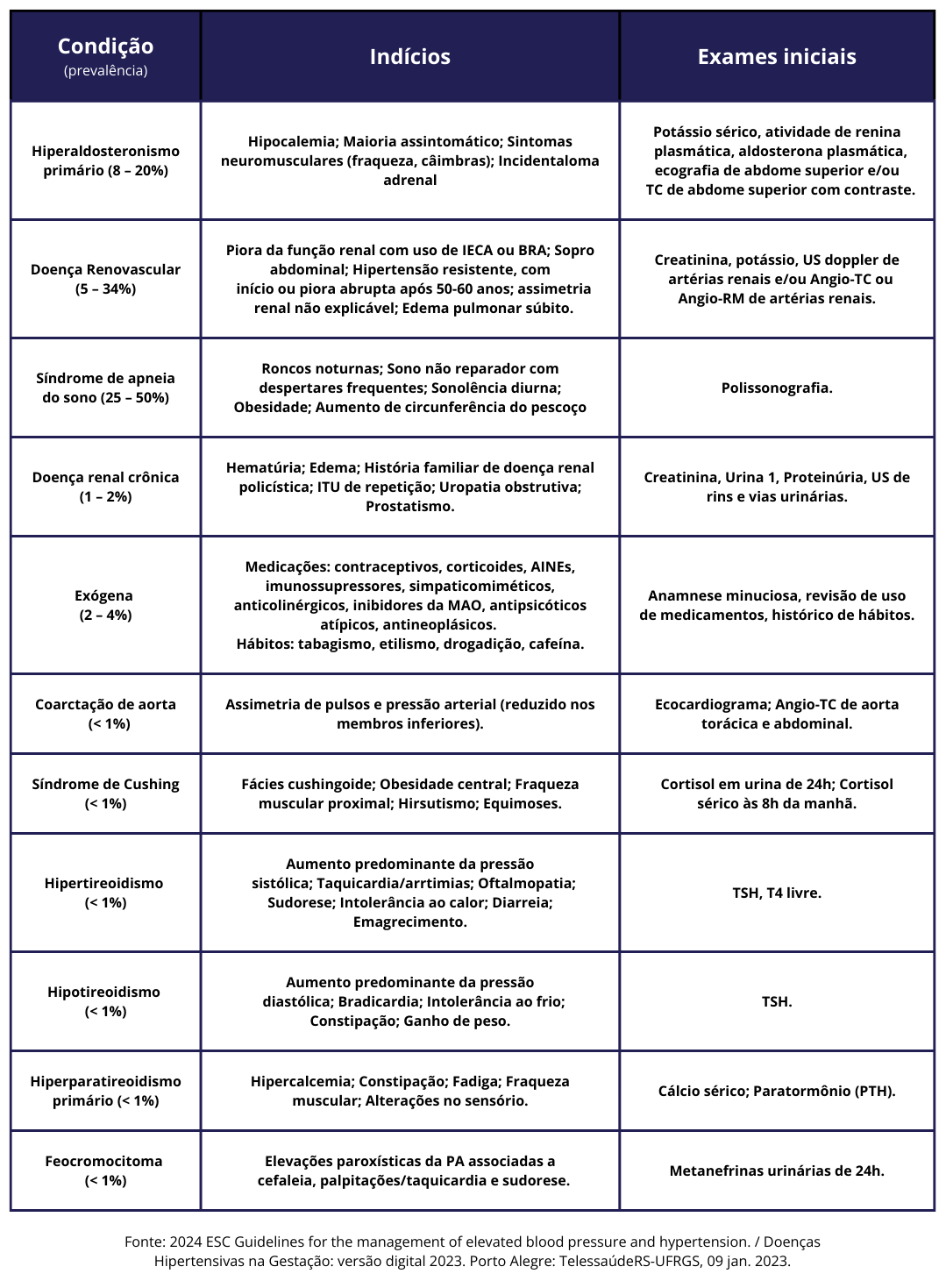
Hipertensão Secundária
A prevalência de hipertensão secundária é estimado em 10 a 35% de todos os hipertensos, podendo atingir até 50% dos pacientes com hipertensão resistente.
Quando rastrear hipertensão secundária?
Pacientes com hipertensão que apresentem indícios ou histórico médico sugestivos de hipertensão secundária.
Todos os hipertensos confirmados (PA ≥140/90 mmHg) devem ser rastreados para hiperaldosteronismo primário por meio da atividade da renina plasmática e aldosterona plasmática (ESC 2024).
Referências
[1] Barroso WKS et al. Diretrizes Brasileiras de Hipertensão Arterial – 2020. Arq Bras Cardiol. 2021;116(3):516–658.
[2] GUSSO, G.; LOPES, J. M. C.; DIAS, L. C. (Orgs.) Tratado de Medicina de Família e Comunidade: princípios, formação e prática. 2. ed. Porto Alegre: Artmed, 2019.
[3] Jones DW et al. 2025 AHA/ACC Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults. J Am Coll Cardiol. 2025.
[4] McEvoy JW et al. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J. 2024.
[5] Sociedade Brasileira de Cardiologia (SBC); SBH; SBN. Diretriz Brasileira de Hipertensão Arterial – 2025. Arq Bras Cardiol. 2025;122(9):e20250624.
Autoria e Curadoria
As informações contidas nesta página são de autoria da Equipe Editorial Médica do GPMED, composta por médicos especialistas de diversas áreas. Todo o conteúdo é estruturado rigorosamente com base em fontes bibliográficas de alto impacto e nas diretrizes oficiais vigentes, seguindo os preceitos da Medicina Baseada em Evidências. Nosso compromisso é oferecer ao médico uma base de consulta técnica, confiável e chancelada por profissionais experientes, garantindo máxima segurança no suporte à decisão clínica.


