Dermatite Atópica (Adultos e Crianças)
CID 10: L20 - Dermatite atópica
Introdução
Características gerais:
É uma doença crônica, pruriginosa e inflamatória da pele que afeta comumente crianças e adultos
De caráter alérgico hereditário, frequentemente associada a manifestações de asma, rinite e urticária. Esta dermatose assume características peculiares em três períodos: infantil, pré-puberal e adulto.
Em aproximadamente 80% dos pacientes, o eczema atópico, manifesta-se no primeiro ano de vida.
De um modo geral essa dermartose evolui em surtos tendendo a melhorar com o passar dos anos.
A pitiríase alba é frequentemente associada a dermatite atópica.
Etiologia:
Ainda não está bem determinada, podendo-se notar correlação com mecanismos imunológicos e/ou não imunológicos.
Há relação familiar com rinite e asma.
Diagnóstico:
É clínico, podendo utilizar os Critérios clássicos de Hanifin e Rajka para diagnóstico de dermatite atópica.
Apresentações Clínicas
Infantil:
Observam-se lesões vésicosecretantes, crostosas, localizadas preferencialmente nas regiões malares, podendo se estender para toda a face, couro cabeludo, superfícies extensoras dos membros superiores ou inferiores, ou mesmo generalizar-se. O prurido pode variar de moderado a intenso.
Pré-puberal:
Caracteriza-se pelo acometimento de dobras cutâneas (pregas cubitais, poplíteas, pescoço, punhos, tornozelos e inguinais), com lesões eritematosas, podendo haver espessamento da pele (liquenificação).
Adulto:
Apresentado como crônico nas mãos ou dermatite envolvendo o pescoço, cabeça, tronco superior, ombros e couro cabeludo. Semelhante ao pré-puberal, com acometimento também das áreas periorbitárias e periorbiculares.
Diagnósticos Diferenciais
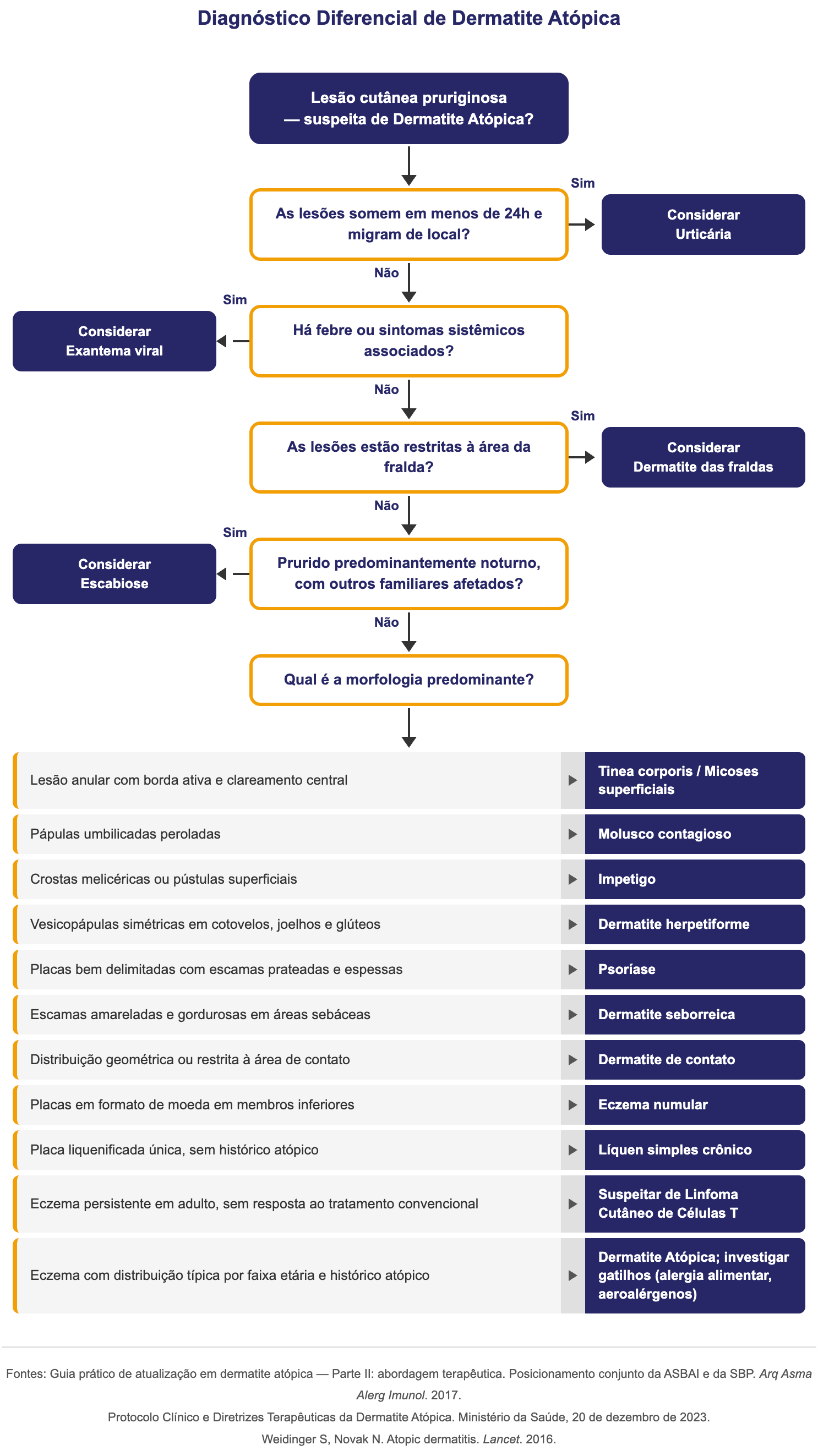
Os principais diagnósticos diferenciais da dermatite atópica incluem:
Dermatite Seborreica
Acomete áreas ricas em glândulas sebáceas: couro cabeludo, face (sulco nasogeniano, sobrancelhas, região retroauricular) e tronco central
Lesões eritematosas com escamas amareladas e gordurosas, diferentes da xerose e liquenificação típicas da DA
Prurido leve ou ausente
Em lactentes, o "crosta láctea" pode coexistir com DA, mas tende a ser mais circunscrita, pouco pruriginosa e autolimitada
Dermatite das Fraldas
Eritema confluente restrito à área de contato com a fralda: nádegas, genitália, parte superior das coxas
Caracteristicamente poupa as dobras (ao contrário da candidíase sobreposta, que as acomete)
A distribuição anatômica e o contexto clínico distinguem facilmente da DA, que raramente se inicia ou se restringe a essa região
Dermatite de Contato (Alérgica ou Irritante)
Lesões eczematosas limitadas à área de exposição ao agente causador; configuração geométrica, em bordas, ou seguindo o contorno de acessórios (relógio, brinco, fivela)
O prurido pode ser intenso, mas a distribuição é o principal diferencial
A patch test (teste de contato) confirma a sensibilização
Na DA, o eczema segue distribuição por faixa etária e há histórico atópico; na dermatite de contato, a relação com o alérgeno ou irritante é o elemento central
Eczema Numular
Placas eczematosas em formato de moeda (nummular = moeda), bem delimitadas, frequentemente crostosas e exsudativas
Distribuição predominante em membros inferiores e dorso das mãos
Acomete adultos e idosos com maior frequência; prurido intenso
Difere da DA pela morfologia característica em disco e pela ausência usual de histórico atópico pessoal ou familiar
Pode ocorrer em pacientes com DA; nesse caso, a distinção clínica perde relevância terapêutica
Linfoma Cutâneo de Células T (Micose Fungoide)
Principal diagnóstico imitador da DA em adultos
Lesões iniciais: placas eritematosas, descamativas, levemente infiltradas, com prurido variável, facilmente confundidas com eczema crônico
Deve ser suspeitado quando:
Início tardio (adulto)
Lesões persistentes sem resposta ao tratamento convencional
Placas com atrofia cutânea
Distribuição em áreas não expostas ao sol (glúteos, tronco)
Presença de poiquilodermia
A biópsia com imuno-histoquímica é essencial para o diagnóstico
Dermatite Herpetiforme
Erupção vesiculo-papular intensamente pruriginosa, distribuída simetricamente em cotovelos, joelhos, região glútea e ombros
Associada à doença celíaca e à sensibilidade ao glúten
Diagnóstico confirmado por imunofluorescência direta da pele perilesional (depósitos granulares de IgA na derme papilar) e sorologia anti-transglutaminase
Responde à dieta isenta de glúten e à dapsona, não a corticoides tópicos
Impetigo
Infecção bacteriana superficial (S. aureus ou Streptococcus pyogenes) que pode surgir como complicação da DA ou mimetizá-la
Lesões características: crostas melicéricas (cor de mel) sobre base eritematosa, vesículas e pústulas superficiais
Na DA, a colonização por S. aureus é universal e pode precipitar exacerbações sem impetigo franco
Como diagnóstico diferencial, é mais relevante em crianças pequenas, quando a DA ainda não tem padrão estabelecido
Líquen Simples Crônico
Placa espessa, liquenificada, com acentuação das linhas da pele, resultante de coceira crônica repetitiva
Pode ser uma manifestação de DA de longa evolução
Como diagnóstico diferencial independente, ocorre em adultos sem histórico atópico, tipicamente em nuca, tornozelos, punhos e genitália, com ciclo prurido-coceira-prurido bem estabelecido
A ausência de histórico atópico e a localização ajudam na distinção
Molusco Contagioso
Pápulas umbilicadas, peroladas, de 2–5 mm, causadas pelo Molluscipoxvirus
Em crianças atópicas, pode desencadear um eczema ao redor das lesões (eczema molluscatum), simulando exacerbação da DA
O diagnóstico é clínico pela morfologia característica das pápulas
A coexistência com DA é comum; nesse caso, o tratamento do molusco costuma resolver o eczema perilesional
Psoríase
Placas eritematosas bem delimitadas, com escamas prateadas e espessas, preferencialmente em cotovelos, joelhos, couro cabeludo e região sacral
Fenômeno de Auspitz (sangramento punctiforme ao retirar a escama) e sinal de Köbner são característicos
Prurido variável
A DA tem bordas mal definidas, escamas finas ou ausentes e distribuição por flexuras
Em lactentes, a psoríase em fraldas pode ser difícil de distinguir clinicamente; a biópsia resolve casos duvidosos
Escabiose
Infestação pelo ácaro Sarcoptes scabiei, com prurido noturno intenso
Lesões características em espaços interdigitais, punhos, região periumbilical, genitália masculina e aréolas
Presença de túneis acarinos (linhas sinuosas) e padrão epidêmico (outros membros da família afetados) são diferenciais importantes
Em lactentes, pode afetar palmas e plantas, localização incomum na DA
Dermoscopia e raspado cutâneo confirmam o diagnóstico
Tinea Corporis
Placa anular eritematosa, com borda ativa descamativa e clareamento central, causada por dermatófitos
O padrão em anel e a progressão centrífuga são característicos
Exame micológico direto (KOH) e cultura fúngica confirmam o diagnóstico
Importante: o uso inadequado de corticoides tópicos pode mascarar a morfologia da tinea, gerando a tinea incógnita, placa eritematosa inespecífica que simula eczema
Urticária
Placas eritematosas edematosas (wheals), evanescentes (menos de 24h em cada local), migratórias e intensamente pruriginosas, sem descamação ou liquenificação
A característica transitória e migratória das lesões distingue claramente da DA, cujas lesões são persistentes
Angioedema pode acompanhar
Urticária e DA podem coexistir no mesmo paciente atópico, mas representam mecanismos distintos
Exantema Viral
Erupções cutâneas associadas a infecções virais (roséola, sarampo, rubéola, enterovírus): maculopapulares, difusas, autolimitadas
Geralmente acompanhadas de febre e sintomas sistêmicos
Sem prurido significativo nem distribuição por flexuras
O contexto clínico (síndrome febril, epidemiologia, status vacinal) é suficiente para diferenciar na maioria dos casos
Micoses Superficiais
Tinea versicolor (Malassezia furfur):
Máculas hipo ou hiperpigmentadas, com fina descamação, predominantemente em tronco
Sem prurido ou com prurido leve
Candidíase cutânea:
Acomete dobras (intertrigo), com eritema brilhante e lesões satélites pustulosas nas bordas
Exame micológico (KOH ou cultura) confirma ambos os diagnósticos
Em pacientes atópicos, a colonização por Malassezia pode ser gatilho para exacerbações da DA, especialmente em lesões de cabeça e pescoço
Manejo Geral
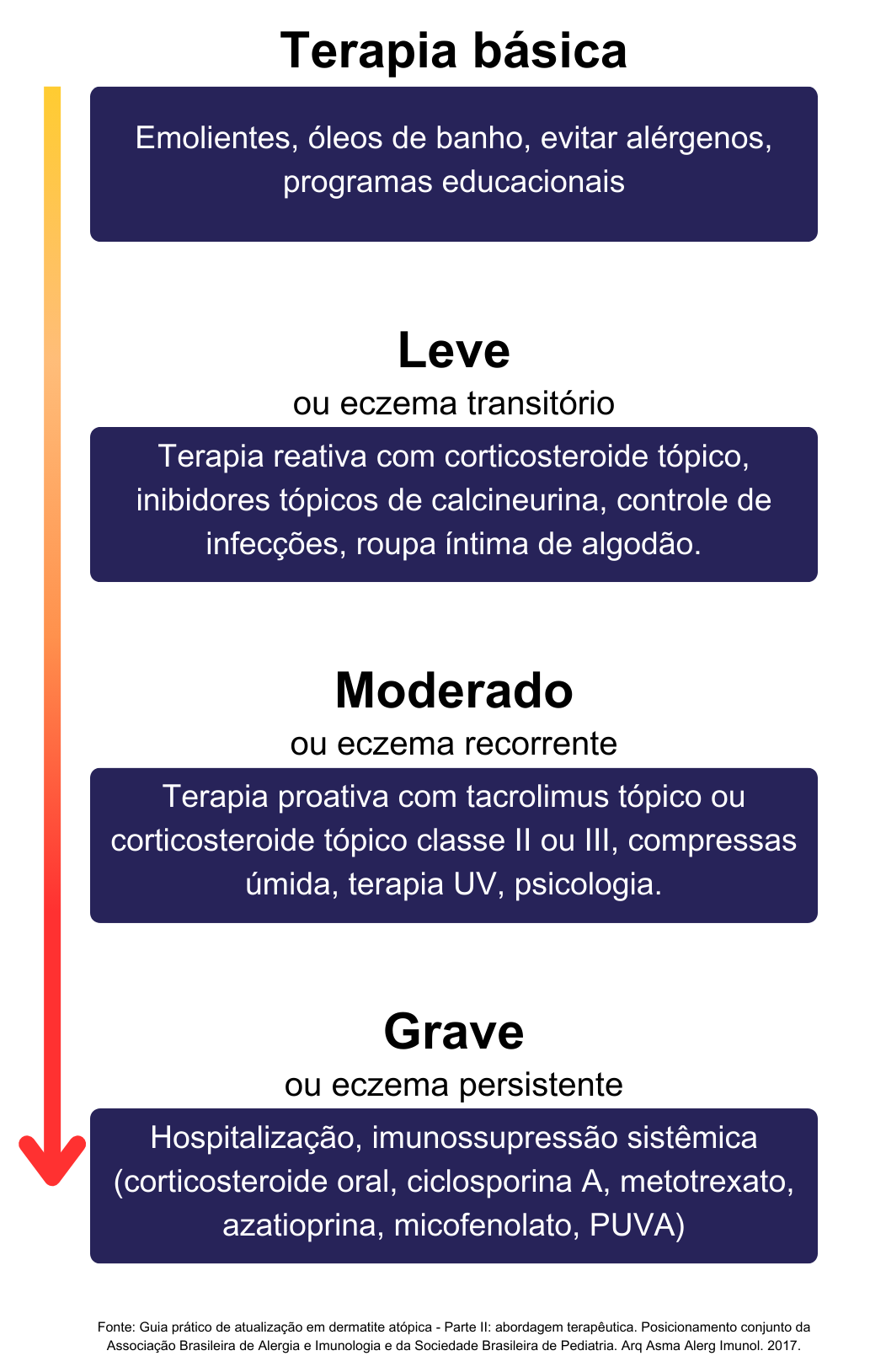
Medidas Gerais
Hidratação cutânea com hidratantes:
Aplicar imediatamente após o banho (momento ideal para boa hidratação), de duas a três vezes ao dia.
Preferir hidratantes emolientes que não contenham aditivos, fragrâncias ou perfumes.
Cremes mais espessos, com baixo teor de água, ou pomadas com zero teor de água são preferíveis.
Evitar fatores desencadeantes:
Evitar uso de óleos: Óleo de amendoim; Óleo de coco; Óleo de amêndoa; Óleo de uva, entre outras.
Controle de agentes irritantes.
Controle dos agentes infecciosos.
Controle dos aeroalérgenos.
Controle dos alérgenos alimentares.
Banhos:
Podem ser curtos (5 a 10 minutos) e com temperatura da água entre 27 a 30°C (água morna), preferencialmente com sabonetes com pH fisiológico (levemente ácido).
A aplicação de emolientes após a secagem da pele é recomendada para manter um bom estado de hidratação.
Sabonetes com formulações antissépticas devem ser evitados.
Controle da Inflamação
Esquema de tratamento:
Corticoide tópico E/OU Inibidor da calcineurina.
Uma opção de cada classe
Corticoides tópicos:
1) Potência mínima / baixa:
Acetato de hidrocortisona creme ou pomada 10 mg/g
Aplicar uma camada fina do creme, 2 a 3 vezes por dia, por 4 semanas
Dexametasona creme a 1 mg /g
Aplicar 1 a 3 aplicações diárias do creme por períodos inferiores a 30 dias; na fase de manutenção, aplicar o creme 2 vezes/semana., deve-se reavaliar o paciente e ajustar as doses entre uma a duas semanas para discutir o gerenciamento a longo prazo
2) Potência média:
Furoato de Mometasona 0,01% creme 10 mg/g
Aplicar 1 vez ao dia por 7 dias.
3) Alta potência:
Considerações:
Devem ser usados com parcimônia, em áreas pequenas, por tempo limitado (7 dias) em lesões liquenificadas (crônicas),e não devem ser usados na face.
Propionato de Clobetasol 0,025% creme
Aplicar duas vezes ao dia por 7 dias.
Contraindicado para menores de 1 ano.
4) Muito alta potência:
Considerações:
Devem ser usados com parcimônia, em áreas pequenas, por tempo limitado (7 dias) em lesões liquenificadas (crônicas), e não devem ser usados na face e genitália.
Propionato de Clobetasol 0,05% creme
Aplicar duas vezes ao dia por 7 dias.
Inibidores da calcineurina:
Considerações:
Inibidores da calcineurina utilizado como poupador de corticoide na fase aguda ou crônica da dermatite atópica.
Uso em casos recalcitrantes ou com efeitos colaterais ao corticoide tópico ou em áreas sensíveis (face, dobras cutâneas, região anogenital).
Escolha uma das opções:
Tacrolimo pomada 0,03% ou 0,1%
Indicação: Para pacientes com idade ≥ 2 anos 0,03%; maiores de 16 anos concentração de 0,1%.
Aplicar na área afetada duas vezes ao dia por 3 semanas,
Pimecrolimo creme 1%
Indicação: Para pacientes com idade > 3 meses.
Aplicar na área afetada duas vezes ao dia por 4 semanas.
Controle do Prurido
Anti-histamínicos de segunda geração:
Loratadina comp. 10mg
Tomar 1 cp uma vez ao dia (max 10 mg/dia)
Obs: para adultos, gestantes e lactantes
Loratadina xp. 1mg/1mL
≥ 30 kg: Tomar 10 mL uma vez ao dia (max 10 mg/dia)
< 30 kg: Tomar 5 mL uma vez ao dia (max 5 mg/dia)
Obs: para maiores de 2 anos
Desloratadina xp. 0,5mg/1mL ou comp. 5 mg
Tomar 1 cp via oral uma vez ao dia.
≥ 12 anos: 10 mL uma vez ao dia (máx 5 mg/dia)
6-11 anos: 5 mL uma vez ao dia
1-5 anos: 2,5 mL uma vez ao dia.
6-11 meses: 2 mL uma vez ao dia.
Obs: para maiores de 6 meses
Desloratadina sol. oral: 1,25 mg/mL
≥ 12 anos: 80 gotas uma vez ao dia (máx 5 mg/dia)
6-11 anos: 40 gotasL uma vez ao dia
1-5 anos: 20 gotas uma vez ao dia.
6-11 meses: 16 gotas uma vez ao dia.
Obs: para maiores de 6 meses
Fexofenadina comp. 60mg ou 120mg ou 180 mg
Tomar 1 cp uma vez ao dia (max 180 mg/dia), ou
Tomar 1 cp (de 60 mg) a cada 12 h
Obs: para maiores de 12 anos (categoria B de risco na gravidez)
Fexofenadina susp oral 6 mg/mL
6 meses a 2 anos (ou < 10,5 kg): dar 2,5 mL a cada 12 h (max 30 mg/dia)
2 a 11 anos (ou > 10,5 kg): dar 5 mL a cada 12 h (max 60 mg/dia)
Obs: para crianças de 6 meses a 11 anos
Cetirizina comp. 10 mg
Tomar 1 cp uma vez ao dia (max 10 mg 12/12h)
Obs: para maiores de 12 anos, gestantes e lactantes.
Cetirizina susp oral 1 mg/mL
> 12 anos: tomar 10 mL uma vez ao dia (max 10 mg a cada 12h)
6 a 12 anos: dar 5 a 10 mL uma vez ao dia (max 10 mg/dia)
2 a 5 anos: dar 5 mL uma vez ao dia (max 5 mg/dia)
1 a 2 anos: dar 2,5 mL uma vez ao dia (max 2,5 mL a cada 12h)
6 meses a 1 ano: dar 2,5 mL uma vez ao dia (max 2,5 mg/dia)
Levocetirizine comp. 5 mg
Tomar 1 cp à noite (max 5 mg a cada 12h)
Obs: para maiores de 12 anos
Levocetirizine gotas 5 mg/ mL/ 20 gotas
> 6 anos: tomar 20 gotas à noite (max 20 gotas /dia)
2 a 6 anos: dar 10 gotas à noitHie (max 10 gotas/dia)
Obs: para maiores de 2 anos
Anti-histamínicos de primeira geração:
Consideração:
Considerando efeito sedativo, são indicados se presença de prurido significativo que prejudique o sono (evitar em idosos).
Dexclorfeniramina comp. 2 mg
Tomar 1 cp antes ao deitar (max 2mg a cada 6h)
Obs: para adultos
Dexclorfeniramina sol. oral 0,4mg/mL
> 12 anos: 5 mL, 3-4 vezes ao dia (max 30 mL/dia)
6-12 anos: 2,5 mL, 3 vezes ao dia (max 15 mL/dia)
2-6 anos: 1,25 mL, 3 vezes ao dia (max 7,5 mL/dia)
Obs: para maiores de 2 anos
Dexclorfeniramina sol. gotas 2,8 mg/mL
Dose de 1 gota para cada 2 kg VO de 8/8 horas
6-12 anos: 10 gotas , 3 vezes ao dia (max 60 gotas/dia)
2-6 anos: 5 gotas, 3 vezes ao dia (max 30 gotas/dia)
Obs: para maiores de 2 anos
Hidroxizina comp. 10 ou 25 mg
Adultos: tomar 1 cp, a cada 8-8 h (max 100 mg/dia) (evitar em idosos).
Crianças: 0,7 mg/kg ( dose máxima < 40 kg: 2 mg/kg/dia; > 40 kg: 100 mg/dia).
Obs: para maiores de 6 meses.
Hidroxizina sol.oral 2 mg/mL
Dose de 0,7 mg/kg VO de 8/8 horas;
Crianças: 0,7 mg/kg ( dose máxima < 40 kg: 2 mg/kg/dia; > 40 kg: 100 mg/dia).
Obs: para maiores de 6 meses.
Corticoide Sistêmico
Indicação:
Deve-se evitar glicocorticoides sistêmicos para o manejo de crises agudas em pacientes com DA, devido aos seus muitos efeitos adversos.
No entanto, um curto ciclo (no máximo 10 dias) pode ser usado ocasionalmente para adultos ou adolescentes com exacerbação aguda que necessitam de alívio rápido dos sintomas.
Prednisona comp. 5 mg ou 20 mg
Dose de 0,5-1,0 mg/kg/dia VO uma vez ao dia por 7 dias.
Imunomodulador Sistêmico
Indicação:
Casos moderado a grave, refratários ao uso de tópicos e medidas básicas e naqueles em que houve alteração da qualidade de vida importante.
Encaminhar para avaliação do especialista, para considerar imunossupressão sistêmica.
Esquema de tratamento:
Este esquema deve ser prescrito somente por profissionais especialistas, e não deve ser iniciado na atenção primária.
Monoterapia com uma das opções: Ciclosporina OU Metotrexato OU Azatioprina.
Casos Refratários
Indicação:
Dermatite atópica não controlada com tópicos e tratamentos sistêmicos.
Encaminhar para avaliação do especialista, para considerar imunossupressão sistêmica.
Esquema:
Este esquema deve ser prescrito somente por profissionais especialistas, e não deve ser iniciado na atenção primária.
Monoterapia com uma das opções:
Dupilumabe
Abrocitinibe
Upadacitinibe
Baricitinibe
Fototerapia (após retirada dos imunossupressores):
A fototerapia, que utiliza raios ultravioleta, especialmente a faixa B de banda estreita, é um tratamento eficaz para o eczema. Ela ajuda a reduzir a inflamação e a coceira, embora possa não ser amplamente acessível.
Identificação e Manejo da Infecção
Considerações:
Pacientes com dermatite atópica apresentam maior risco de infecções cutâneas bacterianas.
Deve-se identificar a pele clinicamente infectada.
Crosta localizada – Pústulas e crostas localizadas sugerem uma infecção bacteriana localizada (geralmente causada por S. aureus), que geralmente pode ser controlada com:
Banhos de água sanitária diluída e pomada de mupirocina 2% 2 a 3 vezes por dia por 5-7 dias.
Como preparar: banho de de água sanitária diluída 0,005% são preparados adicionando 0,5 xícara (aproximadamente 120 mL) de água sanitária a 6% em uma banheira cheia (40 galões ou 150 L) de água morna. Alternativamente, 1 colher de chá escassa de água sanitária pode ser adicionada a 1 galão (aproximadamente 4 L) de água morna. Recomendado uma vez ao dia, com duração de 5 a 10 minutos, por 5-7 dias.
Crostas extensas cor de mel, sujeição, pústulas e piora da dermatite – Sangramento extenso, pústulas e crostas cor de mel sugerem uma infecção bacteriana mais extensa. Para esses pacientes, sugerimos terapia antibiótica oral com cefalexina ou penicilina resistente à penicilina por cinco a sete dias
Tratamento preferencial:
Cefalexina (apresentação 250 mg/5 ml): 25 a 50 mg/kg/dia (0,125- 0,25 ml/kg/dose) 4 vezes ao dia por 5 a 10 dias. Dose máxima: 500 mg/dose
Alternativa para a hipersensibilidade à penicilina e cefalosporinas:
Claritromicina (apresentação 250 mg/5 ml): 15 mg/kg/dia (0,15 ml/kg/dose) 2 vezes ao dia por 5 a 7 dias. Dose máxima: 250 mg/dose.
Suspeita de S. aureus resistente:
Trimetoprim-sulfametoxazol (apresentação 200 mg + 40 mg/5ml): 8 a 12 mg/kg/dia de trimetoprima (0,1-0,3ml/kg/dose) 2 vezes ao dia por 7 a 10 dias. Dose máxima: 20mg/kg/dia (trimetoprima).
Clindamicina (apresentação 75 mg/5 ml): 30 mg/kg/dia (0,7 ml/kg/dose) 3 vezes ao dia por 5-10 dias. Dose máxima: 450 mg/dose.
Vesículas, pústulas ou pápulas – Vesículas, pústulas ou pápulas podem indicar infecção viral.
Tratamento:
Aciclovir (apresentação 200 mg/5 ml): 20 mg/kg/dose (0,5 ml/kg/dose) 5 vezes ao dia (máximo de 800 mg por dose) por 7 a 14 dias.
Raspagem circular ou oval – Manchas ou placas circulares ou ovais podem ser consistentes com infecção fúngica.
Tratamento:
Cetoconazol creme 2%: aplicar na lesão uma vez ao dia por 7 a 10 dias
Ciclopirox creme 0,77%: aplicar na lesão duas vezes ao dia por 7 a 10 dias
Pacientes colonizados por S. aureus - Suspeita em paciente com infecções recorrentes. Indicando a descolonização
Tratamento:
Descolonização nasal: pomada de mupirocina 2% aplicada nas narinas duas vezes ao dia por 5 a 10 dias, e
Descolonização do corpo: clorexidina (solução 2% ou 4%) lavagens diárias ou uso de um pano impregnado descartável por 5 a 14 dias
Referências
[1] Guia prático de atualização em dermatite atópica - Parte II: abordagem terapêutica. Posicionamento conjunto da Associação Brasileira de Alergia e Imunologia e da Sociedade Brasileira de Pediatria. Arq Asma Alerg Imunol. 2017.
[2] Dermatologia na Atenção Básica / Ministério da Saúde, Secretaria de Políticas de Saúde.- 1ª edição. Brasília: Ministério da Saúde, 2002.
[3] Dermatologia na Atenção Básica de Saúde - Guia Prático. Secretaria de Saúde de Campinas. Setembro, 2008.
[4] Sociedade Brasileira de Dermatologia. Dermatite atopica ( não achei o ano) https://www.sbd.org.br/doencas/dermatite-atopica/
[5] Protocolo Clínico e Diretrizes Terapêuticas da Dermatite Atópica. e 20 de dezembro de 2023.
[6] Weidinger S, Novak N. Dermatite atópica. Lancet 2016; 387:1109.
[7] Eichenfield LF, Tom WL, Berger TG, entre outros. Diretrizes de cuidado para o manejo da dermatite atópica: seção 2. Manejo e tratamento da dermatite atópica com terapias tópicas. J Am Acad Dermatol 2014; 71:116.
Autoria e Curadoria
As informações contidas nesta página são de autoria da Equipe Editorial Médica do GPMED, composta por médicos especialistas de diversas áreas. Todo o conteúdo é estruturado rigorosamente com base em fontes bibliográficas de alto impacto e nas diretrizes oficiais vigentes, seguindo os preceitos da Medicina Baseada em Evidências. Nosso compromisso é oferecer ao médico uma base de consulta técnica, confiável e chancelada por profissionais experientes, garantindo máxima segurança no suporte à decisão clínica.


