Gastrite no Adulto
CID-10: K29.7
Introdução
Definição
Gastrite: inflamação da mucosa gástrica confirmada histologicamente.
Gastropatia: lesão da mucosa gástrica com mínima ou nenhuma inflamação, sendo também um diagnóstico histopatológico.
Diferença prática:
Gastrite
Geralmente associada a processos infecciosos ou autoimunes.
Pode também ocorrer por medicamentos ou reações de hipersensibilidade.
Gastropatia
Decorre principalmente de agentes irritativos químicos ou mecânicos.
Exemplos:
AINEs
álcool
refluxo biliar
estresse fisiológico
congestão vascular
isquemia
Na prática clínica, muitos pacientes com sintomas dispépticos recebem o diagnóstico sindrômico de dispepsia, sendo a gastrite confirmada apenas por biópsia endoscópica.
Epidemiologia
Mais de 50% da população mundial apresenta infecção por Helicobacter pylori.
A infecção ocorre geralmente na infância.
A maioria permanece assintomática.
H. pylori é o principal agente etiológico da gastrite crônica.
Importância clínica:
Associada ao desenvolvimento de:
Doença ulcerosa péptica
Linfoma MALT gástrico
Adenocarcinoma gástrico.
Etiologia e Fenótipos
Etiologias:
Gastrite associada ao Helicobacter pylori
Gastrite atrófica autoimune
Gastropatia química ou medicamentosa
Menos frequentes:
Gastrite infecciosa não relacionada ao H. pylori
Gastrite granulomatosa
Gastrite eosinofílica
Gastrite linfocítica
Gastrite por radiação
Gastrite flegmonosa ou enfisematosa
Fenótipos clínico-patológicos:
Pangastrite leve
Alteração mínima da secreção ácida.
Geralmente assintomática.
Gastrite com predomínio antral
Hipergastrinemia.
Produção ácida aumentada.
Maior risco de úlcera duodenal.
Gastrite multifocal atrófica
Envolvimento do antro e corpo.
Atrofia e hipocloridria.
Maior risco de adenocarcinoma gástrico.
Gastrite Associada ao H. pylori
No Brasil, os fatores de risco para adquirir a infecção por H. pylori são condições de vida inadequadas, status sanitário e socioeconômico baixos. Não há evidência bem estabelecida sobre a dinâmica da prevalência da infecção por H. pylori no Brasil. [4]
Helicobacter pylori:
Bactéria Gram-negativa espiralada microaerófila, adaptada ao ambiente ácido gástrico.
Coloniza o estômago por meio de:
produção de urease
mobilidade flagelar
adesão à mucosa.
Para o manejo detalhado, consulte o tema Erradicação do Helicobacter pylori.
Gastrite Atrófica Autoimune
Características:
Acomete corpo e fundo gástrico
Poupa o antro
Leva a:
Acloridria
Hipergastrinemia
Deficiência de vitamina B12.
Associada a:
Anticorpo anticélula parietal
Anticorpo antifator intrínseco
Complicações:
Anemia perniciosa
Possível aumento de risco de tumores carcinoides gástricos
Possível aumento de risco de adenocarcinoma gástrico.
Gastropatia Química ou Medicamentosa
Principais agentes associados:
AINEs
AAS
álcool
bisfosfonatos
ferro oral
tetraciclinas
micofenolato
anticoagulantes
corticoides
inibidores de recaptação de serotonina
clopidogrel
colchicina
olmesartana
quimioterápicos e imunoterapias
Outras causas:
Refluxo biliar
Cocaína
Outras Etiologias Menos Frequentes
As etiologias menos frequentes incluem:
Gastrite infecciosa não relacionada ao H. pylori
CMV (imunossuprimidos)
herpes simples
Mycobacterium avium-intracellulare
sífilis secundária.
Gastrite granulomatosa
Associada a:
doença de Crohn
sarcoidose
tuberculose
infecções fúngicas.
Gastrite eosinofílica
associada a:
parasitoses
alergias alimentares
doenças do tecido conjuntivo
frequentemente cursa com eosinofilia periférica.
Gastrite linfocítica
associada a:
doença celíaca
infecção por H. pylori
HIV
linfoma.
Gastrite por radiação
geralmente após radioterapia abdominal (2–9 meses).
Gastrite flegmonosa ou enfisematosa
infecções bacterianas graves raras.
Quadro Clínico
Sintomas mais comuns
A maioria dos pacientes é assintomática.
Quando há sintomas presentes, normalmente são:
dor ou desconforto epigástrico
náuseas
vômitos
plenitude pós-prandial
saciedade precoce
empachamento
eructações
anorexia.
Manifestações específicas
Gastrite por H. pylori
sintomas dispépticos.
Gastrite atrófica autoimune
Pode causar anemia megaloblástica por deficiência de B12.
Sintomas possíveis:
fraqueza
tontura
palpitações
glossite
parestesias
ataxia
alterações cognitivas.
Gastrite eosinofílica
dor abdominal
náuseas
vômitos
sintomas desencadeados por alimentos.
Exame Físico
O exame físico normalmente apresenta-se normal.
Alguns achados possíveis incluem sinais de anemia perniciosa, como:
Palidez
Icterícia leve
Taquicardia
Sopro sistólico funcional.
Diagnóstico e Exames
Endoscopia digestiva alta
A confirmação diagnóstica depende de histopatologia da mucosa gástrica.
Durante a EDA recomenda-se:
pelo menos 5 biópsias:
2 do antro
2 do corpo
1 da incisura angular.
A EDA permite avaliar:
inflamação
atrofia
metaplasia intestinal
presença de H. pylori.
Testes para Helicobacter pylori
Não invasivos
teste respiratório da ureia
antígeno fecal
sorologia (menos utilizada).
Invasivos
teste rápido da urease
histologia
cultura (raramente utilizada).
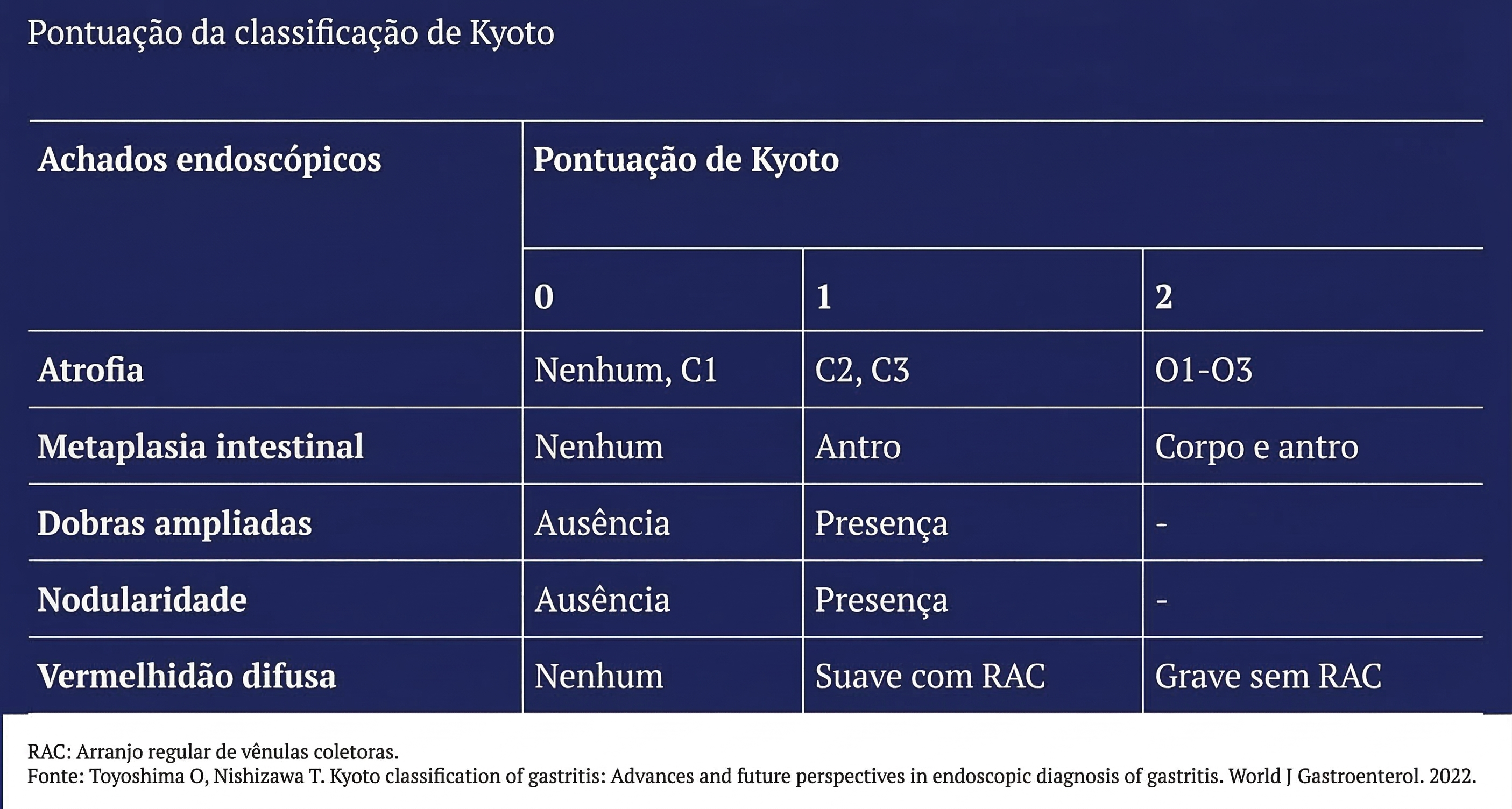
Escore endoscópico de Kyoto
Sistema utilizado para estimar risco de infecção por H. pylori e câncer gástrico.
Avalia o seguinte:
atrofia
metaplasia intestinal
nodularidade
eritema difuso
aumento de pregueamento gástrico.
Interpretação:
0 pontos: normal
≥ 2 pontos: alta probabilidade de infecção por H. pylori
≥ 4 pontos: maior risco de neoplasia gástrica.
Manejo na Atenção Primária
Pacientes com dispepsia sem sinais de alarme e < 60 anos podem ser conduzidos inicialmente sem endoscopia.
Estratégias possíveis:
Testar e tratar H. pylori
Ir para o tema Erradicação do Helicobacter pylori.
Tratamento empírico com IBP
Ir para o tema Dispepsia.
Em cenários sem acesso fácil aos testes para H. pylori, pode-se conduzir como dispepsia não investigada.
Ir para o tema Dispepsia.
Tratamento
O tratamento deve ser direcionado à causa subjacente.
Tratamento sintomático (dispepsia)
Ir para o tema Dispepsia.
Omeprazol comp. 20mg ou 40mg
Tomar 20mg VO 1x/dia, 30 minutos antes do café da manhã por 4–8 semanas (máx. 40mg/dia).
Alternativas:
Pantoprazol comp. 20mg ou 40mg
Tomar 40mg VO 1x/dia antes do café da manhã por 4–8 semanas.
Esomeprazol comp. 20mg ou 40mg
Tomar 20–40mg VO 1x/dia por 4–8 semanas.
Tratamento da gastrite associada a AINE
Condutas:
Suspender AINE quando possível.
Se AINE precisar ser mantido: Associar IBP de forma contínua.
Iniciar IBP por 4–8 semanas.
Omeprazol comp. 20mg
Tomar 1 cp VO 1x/dia por 4–8 semanas (ou contínuo se AINE precisar ser mantido).
Tratamento da infecção por Helicobacter pylori
Ir para o tema completo: Erradicação do Helicobacter pylori.
1) Pacientes sem alergia às penicilinas:
1.1) Opções de esquemas de primeira linha para não alérgicos a penicilinas:
Terapia tripla padrão: [4]
Esquema: Amoxicilina + Claritromicina + Inibidor de Bomba de Prótons (IBP), por 14 dias.
Amoxicilina comp. 500mg
Tomar 2 cp (1g) VO de 12/12h por 14 dias.
Claritromicina comp. 500mg
Tomar 1 cp VO de 12/12h por 14 dias.
Omeprazol comp. 20mg
Tomar 1 cp VO de 12/12h por 14 dias.
1.2) Em casos de falha da terapia tripla:
As estratégias recomendadas são a terapia tripla com levofloxacino OU a terapia quádrupla com bismuto. [4]
Terapia tripla com levofloxacino: [4]
Esquema: Amoxicilina + Levofloxacino + IBP, por 14 dias.
Amoxicilina comp. 500mg
Tomar 2 cp (1g) VO de 12/12h por 14 dias.
Levofloxacino comp. 500mg
Tomar 1 cp de 24/24 horas por 14 dias.
Omeprazol comp. 20mg
Tomar 1 cp VO de 12/12h por 14 dias.
Terapia quádrupla com bismuto: [4]
Esquema: Subcitrato de bismuto coloidal + (Tetraciclina OU Doxiciclina) + Metronidazol + IBP, por 14 dias.
Subcitrato de bismuto coloidal comp. 120mg
Tomar 2 cp de 12/12 horas, por 14 dias.
Tetraciclina comp. 500mg
Tomar 1 cp de 6/6 horas, por 14 dias.
Alternativa à Doxiciclina (não prescrever juntas).
Doxiciclina comp. 100mg
Tomar 1 cp de 12/12 horas, por 14 dias.
Alternativa à Tetraciclina (não prescrever juntas).
Metronidazol comp. 250mg ou 400mg
Tomar 1 cp (de 400mg) de 8/8 horas por 14 dias.
Omeprazol comp. 20mg
Tomar 1 cp VO de 12/12h por 14 dias.
2) Pacientes com alergia à penicilina:
2.1) Opções de esquemas de primeira linha para alérgicos às penicilinas:
Terapia tripla padrão substituindo pelo levofloxacino: [4]
Esquema: Claritromicina + Levofloxacino + IBP, por 14 dias.
Claritromicina comp. 500mg
Tomar 1 cp de 12/12 horas por 14 dias.
Levofloxacino comp. 500mg
Tomar 1 cp de 24/24 horas por 14 dias.
Omeprazol comp. 20mg
Tomar 1 cp VO de 12/12h por 14 dias.
Terapia quádrupla com bismuto: [4]
Esquema: Subcitrato de bismuto coloidal + (Tetraciclina OU Doxiciclina) + Metronidazol + IBP, por 14 dias.
Subcitrato de bismuto coloidal comp. 120mg
Tomar 2 cp de 12/12 horas, por 14 dias.
Tetraciclina comp. 500mg
Tomar 1 cp de 6/6 horas, por 14 dias.
Alternativa à Doxiciclina (não prescrever juntas).
Doxiciclina comp. 100mg
Tomar 1 cp de 12/12 horas, por 14 dias.
Alternativa à Tetraciclina (não prescrever juntas).
Metronidazol comp. 250mg ou 400mg
Tomar 1 cp (de 400mg) de 8/8 horas por 14 dias.
2.2) Opções de esquemas de segunda linha para alérgicos à penicilinas:
Terapia tripla padrão substituindo pelo metronidazol: [9]
Importante: A combinação de inibidor da bomba de prótons (IBP), claritromicina e metronidazol não atinge uma alta taxa de erradicação e deve ser usada como terapia de segunda linha.
Esquema: Claritromicina + Metronidazol + IBP, por 14 dias.
Claritromicina comp. 500mg
Tomar 1 cp VO de 12/12h por 14 dias.
Metronidazol comp. 250mg ou 400mg
Tomar 400–500mg VO de 12/12h por 14 dias.
Omeprazol comp. 20mg
Tomar 1 cp VO de 12/12h por 14 dias.
Seguimento Pós Tratamento
Confirmação de erradicação da H. pylori
Deve ser realizada ≥ 4 semanas após o término do tratamento, preferencialmente com:
Teste respiratório da ureia ou
Pesquisa de antígeno fecal
Alternativa: endoscopia digestiva alta
Observação:
Teste da urease não deve ser utilizado para controle de cura.
Acompanhamento:
Pacientes com gastrite atrófica podem necessitar seguimento baseado na classificação OLGA (Operative Link on Gastritis Assessment), que avalia:
Grau de atrofia no antro e corpo gástrico.
Pacientes com:
OLGA III ou IV
Maior risco de câncer gástrico
Recomendada endoscopia de vigilância a cada 2 anos.
Complicações:
Doença ulcerosa péptica
Hemorragia digestiva alta
Anemia perniciosa
Metaplasia intestinal
Linfoma MALT
Adenocarcinoma gástrico
Referências
[1] ANNIBALE, B.; ESPOSITO, G.; LAHNER, E. A current clinical overview of atrophic gastritis. Expert Review of Gastroenterology & Hepatology, v. 14, n. 2, p. 93–102, 2020.
[2] CHEY, W. D. et al. ACG Clinical Guideline: Treatment of Helicobacter pylori infection. American Journal of Gastroenterology, v. 119, n. 9, p. 1730–1753, 2024.
[3] CHEN, Y. C. et al. Global prevalence of Helicobacter pylori infection and incidence of gastric cancer between 1980 and 2022. Gastroenterology, v. 166, p. 605–619, 2024.
[4] COELHO, L. G. V. et al. IV Brazilian consensus conference on Helicobacter pylori infection. Arquivos de Gastroenterologia, v. 55, n. 2, p. 97–121, 2018.
[5] MIWA, H. et al. Evidence-based clinical practice guidelines for functional dyspepsia 2021. Journal of Gastroenterology, v. 57, n. 2, p. 47–61, 2022.
[6] RUGGE, M. et al. Gastritis: the clinicopathological spectrum. Digestive and Liver Disease, v. 53, n. 10, p. 1237–1246, 2021.
[7] SHAH, S. C. et al. AGA clinical practice update on the diagnosis and management of atrophic gastritis. Gastroenterology, v. 161, n. 4, p. 1325–1332, 2021.
[8] Toyoshima O, Nishizawa T. Kyoto classification of gastritis: Advances and future perspectives in endoscopic diagnosis of gastritis. World J Gastroenterol. 2022 Nov 21;28(43):6078-6089. doi: 10.3748/wjg.v28.i43.6078. PMID: 36483157; PMCID: PMC9724483.
[9] Liu L, Nahata MC. Treatment of Helicobacter pylori Infection in Patients with Penicillin Allergy. Antibiotics (Basel). 2023 Apr 10;12(4):737. doi: 10.3390/antibiotics12040737. PMID: 37107099; PMCID: PMC10135207.
Autoria e Curadoria
As informações contidas nesta página são de autoria da Equipe Editorial Médica do GPMED, composta por médicos especialistas de diversas áreas. Todo o conteúdo é estruturado rigorosamente com base em fontes bibliográficas de alto impacto e nas diretrizes oficiais vigentes, seguindo os preceitos da Medicina Baseada em Evidências. Nosso compromisso é oferecer ao médico uma base de consulta técnica, confiável e chancelada por profissionais experientes, garantindo máxima segurança no suporte à decisão clínica.


