Doença Renal Crônica (DRC) no Adulto
CID-10: N18 — Doença renal crônica
Introdução
A Doença Renal Crônica (DRC) é definida pela presença de alteração da função renal e/ou evidência de dano renal por período ≥ 3 meses, com implicações para a saúde.
Critérios diagnósticos incluem:
Taxa de filtração glomerular (TFG) ≤ 60 mL/min/1,73m² por ≥ 3 meses.
Ou presença de marcador de lesão renal persistente por ≥ 3 meses.
Marcadores de dano renal:
Relação albumina/creatinina urinária (RAC) ≥ 30 mg/g.
Alterações do sedimento urinário.
Hematúria persistente.
Distúrbios tubulares.
Alterações estruturais em imagem.
Alterações histológicas.
História de transplante renal.
Principais fatores associados:
Hipertensão arterial sistêmica (HAS).
Diabetes mellitus (DM).
Glomerulopatias.
Doenças autoimunes.
Uropatias obstrutivas.
Uso crônico de anti-inflamatórios não esteroidais (AINEs).
Classificação
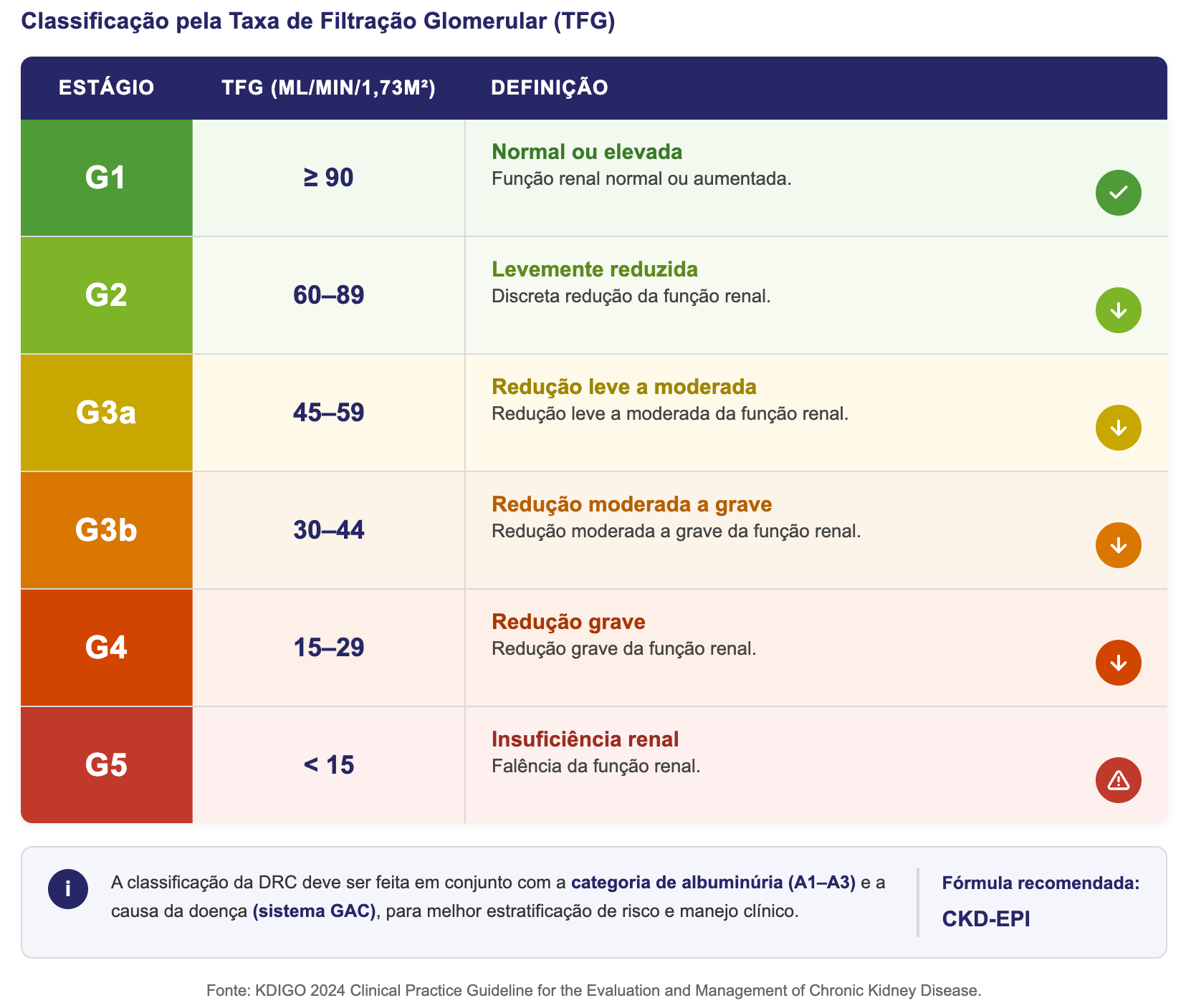
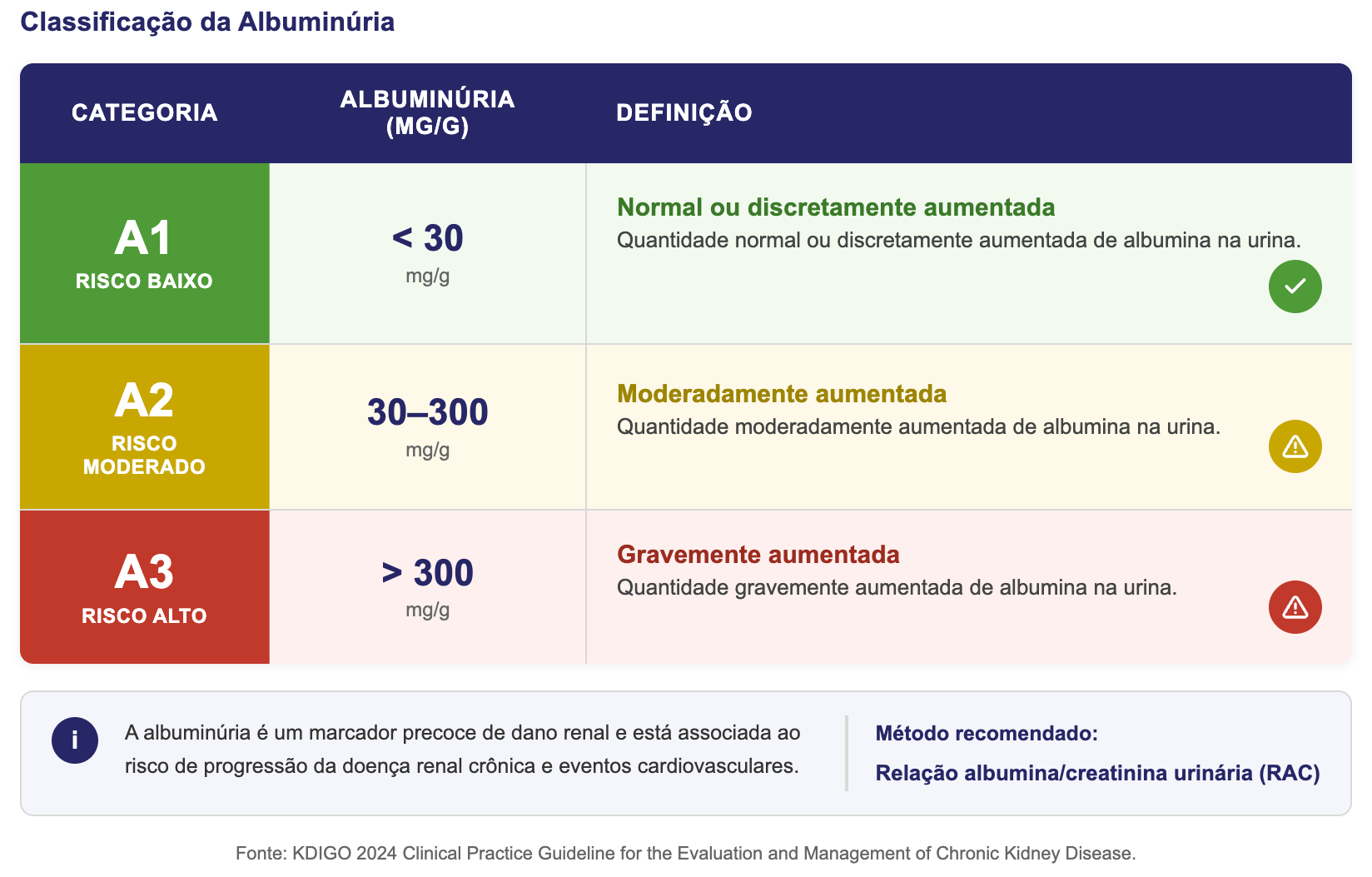
Comprovação de Cronicidade
Revisar exames prévios:
Com intervalo ≥ 3 meses.
Avaliar:
Creatinina e TFG anteriores.
Albuminúria/proteinúria prévias.
Alterações persistentes no EAS.
Achados estruturais em imagem.
História clínica compatível.
Achados sugestivos de cronicidade na ultrassonografia:
Redução do tamanho renal.
Afilamento cortical.
Perda da diferenciação corticomedular.
Apresentação Clínica
Pacientes frequentemente permanecem assintomáticos até perda > 50% da função renal.
Sintomas e sinais possíveis:
Hematúria.
Urina espumosa.
Polaciúria.
Noctúria.
Oligúria.
Hipertensão arterial.
Edema periférico ou anasarca.
Anemia e fraqueza.
Sintomas urêmicos:
Náuseas.
Vômitos.
Inapetência.
Hálito urêmico.
Prurido.
Confusão mental.
Convulsões.
Pericardite.
Neuropatia.
Investigação Diagnóstica
Investigação Etiológica
Principais etiologias a investigar:
HAS.
DM.
Glomerulopatias.
Doenças tubulointersticiais.
Doenças vasculares renais.
Lúpus eritematoso sistêmico.
Vasculites ANCA-associadas.
Uropatia obstrutiva.
Pielonefrite crônica.
Uso de AINEs.
Gamopatias monoclonais.
Doenças congênitas.
Doenças genéticas.
Exames Complementares
Solicitar conforme contexto clínico:
Ureia.
Creatinina sérica.
EAS.
Relação albumina/creatinina urinária (RAC) ou proteinúria de 24h.
Hemograma completo.
Glicemia de jejum.
Hemoglobina glicada.
Eletrólitos:
Sódio.
Potássio.
Cálcio.
Fósforo.
Magnésio.
Ácido úrico.
25-OH-vitamina D.
Sorologias:
HIV.
Hepatite B.
Hepatite C.
Sífilis.
Reserva alcalina/gasometria.
Testes imunológicos:
FAN.
Anti-DNA.
ANCA.
Anti-PLA2R.
Anti-MBG.
C3/C4.
Fator reumatoide.
Eletroforese/imunofixação de proteínas.
Cadeias leves livres séricas.
Exames de Imagem
Ultrassonografia de rins e vias urinárias
Avalia tamanho renal.
Avalia diferenciação corticomedular.
Pesquisa hidronefrose.
Auxilia no diagnóstico diferencial.
Biópsia renal
Considerar em casos sem etiologia definida após investigação não invasiva.
Rastreamento e Acompanhamento
Rastreamento
Deve-se rastrear DRC em indivíduos com fatores de risco, especialmente:
HAS.
DM.
Estratégias de rastreamento:
Creatinina sérica com cálculo da TFG.
RAC urinária.
EAS.
Acompanhamento
A equação CKD-EPI é a preferida para estimativa ambulatorial da TFG.
Reavaliação geralmente a cada 3–6 meses, individualizada conforme gravidade.
Exames de Seguimento
Hemograma.
Eletrólitos.
Cálcio, fósforo, PTH e vitamina D.
Ácido úrico.
Lipidograma.
Glicemia e HbA1c.
Reserva alcalina.
RAC/RPC/proteinúria de 24h (RAC = Relação albumina/creatinina urinária)
Ferro, ferritina e saturação de transferrina.
Medidas Não Medicamentosas
Estilo de Vida
Atividade física moderada ≥ 150 minutos/semana, conforme tolerância clínica.
Suspender tabagismo.
Manter IMC adequado.
Encaminhar para nutricionista renal quando disponível.
Estratégia Nutricional
Preferir dieta baseada em vegetais e reduzir ultraprocessados.
Restrição individualizada de:
Sódio.
Potássio.
Fósforo.
Proteína.
Ingestão Proteica
Sugestão para DRC G3–G5: 0,8 g/kg/dia.
Dieta muito hipoproteica (0,3–0,4 g/kg/dia) pode ser considerada em casos selecionados, sob supervisão rigorosa.
Evitar dietas hipoproteicas em pacientes metabolicamente instáveis.
Restrição de Sal
Meta: < 2 g de sódio/dia ou < 5 g de sal/dia.
Controle Pressórico
Meta KDIGO 2024:
PAS < 120 mmHg quando tolerado.
Diretriz Brasileira de Hipertensão Arterial 2025:
Meta < 130/80 mmHg
Controle Glicêmico
Meta individualizada de HbA1c entre < 6,5% e < 8%.
Considerar:
Grau da DRC.
Risco de hipoglicemia.
Comorbidades.
Expectativa de vida.
Tratamento Medicamentoso
Inibidores do Sistema Renina-Angiotensina (ISRA)
Considerações:
Indicados em DRC com albuminúria A2–A3, com ou sem DM.
Preferir maior dose tolerada.
Monitorar creatinina e potássio 2–4 semanas após início ou ajuste.
Evitar associação IECA + BRA + inibidor direto da renina.
Medicamentos:
Enalapril (Renitec®) comp. 5 mg, 10 mg ou 20 mg
Dose inicial usual: 5 mg/dia.
Ajustar conforme PA, albuminúria e tolerância.
Dose usual: 10–40 mg/dia em 1–2 tomadas.
Monitorar creatinina e potássio após início/ajuste.
Losartana (Cozaar®) comp. 25 mg, 50 mg ou 100 mg
Dose inicial habitual: 50 mg/dia.
Dose máxima usual: 100 mg/dia.
Monitorar função renal e potássio.
Inibidores de SGLT2
Considerações:
Indicados em:
DM2 + DRC + TFG ≥ 20 mL/min.
DRC com RAC ≥ 200 mg/g e TFG ≥ 20 mL/min.
Insuficiência cardíaca associada.
Pode-se manter mesmo com queda da TFG abaixo de 20 mL/min, se tolerado.
Suspender em:
Cirurgias.
Jejum prolongado.
Doença crítica.
Medicamentos:
Dapagliflozina (Forxiga®) comp. 10 mg
Tomar 1 cp VO 1x/dia.
Avaliar risco de hipovolemia e infecção genital.
Empagliflozina (Jardiance®) comp. 10 mg ou 25 mg
Tomar 10 mg VO 1x/dia.
Monitorar função renal e hidratação.
Antagonista Não Esteroidal do Receptor Mineralocorticoide
Considerações:
Finerenona pode ser considerada em:
DM2.
TFG > 25 mL/min.
Albuminúria persistente apesar de IECA/BRA.
Monitorar potássio rigorosamente.
Medicamento:
Finerenona (Kerendia®) comp. 10 mg ou 20 mg
Dose inicial conforme TFG e potássio sérico.
Monitorar hipercalemia.
Agonistas GLP-1
Considerações:
Considerar em DM2 + DRC sem meta glicêmica atingida apesar de metformina e iSGLT2 ou quando estes forem contraindicados.
Medicamento:
Semaglutida (Ozempic®) sol. inj. 0,25 mg; 0,5 mg; 1 mg
Iniciar 0,25 mg SC semanal por 4 semanas.
Escalonar conforme tolerância e controle glicêmico.
Acidose Metabólica
Considerações:
Considerar tratamento se bicarbonato sérico < 18 mmol/L.
Monitorar:
Hipervolemia.
Hipertensão.
Hipernatremia.
Medicamento:
Bicarbonato de sódio comp. 500 mg ou 650 mg
Dose ajustada conforme bicarbonato sérico.
Monitorar sódio e estado volêmico.
Hipercalemia
Ir para Hipercalemia no adulto
Manejo individualizado conforme gravidade e contexto clínico.
Evitar suspensão desnecessária de IECA/BRA antes de medidas corretivas.
Anemia da DRC
Critérios para Reposição de Ferro
Iniciar ferro se:
Ferritina < 100 ng/mL e saturação de transferrina < 40%.
Ou ferritina entre 100–300 ng/mL e saturação de transferrina < 25%.
Sulfato ferroso comp. contendo 40 mg de ferro elementar
Dose individualizada conforme deficiência de ferro.
Reavaliar ferritina e saturação de transferrina periodicamente.
Terapia com Eritropoetina
Considerar após exclusão de causas reversíveis.
Em diálise:
Iniciar geralmente se Hb ≤ 9–10 g/dL.
Epoetina alfa (Hemax®) sol. inj.
Dose individualizada conforme Hb e resposta terapêutica.
Hiperuricemia e Gota
Considerações:
Tratar hiperuricemia apenas se sintomática.
Preferir inibidores da xantina oxidase.
Evitar AINE em crises de gota.
Medicamentos:
Alopurinol (Zyloric®) comp. 100 mg ou 300 mg
TFG > 60 mL/minuto: 100 a 300 mg diariamente
TFG > 30 a 60 mL/minuto: 50 mg diariamente
TFG > 15 a 30 mL/minuto: 50 mg em dias alternados
TFG 5 a 15 mL/minuto: 50 mg duas vezes por semana
TFG < 5 mL/minuto: 50 mg uma vez por semana
Monitorar reações cutâneas e função renal.
Colchicina comp. 0,5 mg
Tomar 0,3 mg no primeiro dia, seguido de 0,3 mg a cada 3 dias até resolução.
Preferir baixas doses em crises agudas.
Ajustar em DRC avançada (contraindicado se TFG < 15mL/min)
Distúrbio Mineral Ósseo da DRC (DMO-DRC)
Considerações:
Monitorar seriado de:
Cálcio.
Fósforo.
PTH.
Restringir fósforo dietético em hiperfosfatemia.
Calcitriol não deve ser utilizado rotineiramente em DRC não dialítica.
Medicamento:
Calcitriol cáps. 0,25 mcg
Reservar para hiperparatireoidismo secundário grave/progressivo em DRC G4–G5.
A dose recomendada normalmente é de 0,25 mcg duas vezes ao dia (os níveis de cálcio e creatinina sérica devem ser determinados periodicamente a cada 4 semanas).
O uso de calcitriol pressupõe um controle muito rigoroso da calcemia e da calciúria, pois hipercalcemia pode ocorrer com frequência.
Medicamentos para Redução de Risco Cardiovascular
Controle Lipídico
Estatina indicada em:
Todos ≥ 50 anos com DRC.
Pacientes entre 18–49 anos com alto risco cardiovascular.
Medicamentos:
Ir para Dislipidemia
Sinvastatina (Zocor®) comp. 10 mg, 20 mg ou 40 mg
Tomar 1 cp VO à noite.
Dose máxima usual: 40 mg/dia.
Ezetimiba (Zetia®) comp. 10 mg
Pode ser associada à estatina.
Uso de Ácido Acetilsalicílico
Recomendado em prevenção secundária cardiovascular em pacientes com DRC e doença cardiovascular estabelecida.
Medicamento:
Ácido acetilsalicílico (AAS®) comp. 100 mg
Tomar 1 cp VO 1x/dia.
Ajuste de Medicamentos e Contraste
Medicamentos:
Revisar periodicamente prescrições e interações medicamentosas.
Ajustar doses conforme TFG.
Considerar suspensão temporária de:
Metformina.
IECA/BRA.
iSGLT2.
Suspensão geralmente 48–72 horas antes de cirurgias eletivas ou durante doenças agudas.
Uso de contraste:
Avaliar risco/benefício de contraste iodado individualmente.
Em TFG < 30 mL/min, preferir gadolínio grupos II/III, quando necessário.
Critérios de Encaminhamento para Nefrologia
Considerar encaminhamento ambulatorial se:
TFG < 30 mL/min/1,73m² (DRC G4–G5).
Queda rápida da função renal:
Redução sustentada da TFG > 5 mL/min/1,73m²/ano.
Ou queda > 25% da TFG basal.
Albuminúria importante:
RAC > 300 mg/g persistente.
Proteinúria > 1 g/dia.
Hematúria glomerular persistente, especialmente se associada a:
Proteinúria.
Queda da TFG.
HAS.
Hipertensão arterial resistente:
PA fora da meta apesar de ≥ 3 anti-hipertensivos em doses adequadas, incluindo diurético.
Distúrbios hidroeletrolíticos persistentes/refratários:
Hipercalemia recorrente.
Acidose metabólica persistente.
Suspeita de glomerulopatia:
Síndrome nefrótica.
Síndrome nefrítica.
Proteinúria significativa de início recente.
Suspeita de doença renal hereditária:
Ex.: doença renal policística.
DRC associada a:
Doenças sistêmicas complexas.
Vasculites.
Lúpus eritematoso sistêmico.
Gamopatias monoclonais.
Anemia da DRC refratária ou necessidade de eritropoetina.
Distúrbio mineral ósseo grave:
Hiperparatireoidismo secundário importante.
Hiperfosfatemia refratária.
Necessidade de planejamento de terapia renal substitutiva:
Hemodiálise.
Diálise peritoneal.
Transplante renal.
Situações que podem permanecer na Atenção Primária:
DRC G1–G3a estável.
Albuminúria discreta e estável.
HAS e DM controlados.
Sem distúrbios eletrolíticos relevantes.
Sem progressão significativa da TFG.
Boa resposta às medidas nefroprotetoras.
Referências
[1] BRASIL. Ministério da Saúde. Diretrizes Clínicas para o Cuidado ao Paciente com Doença Renal Crônica no Sistema Único de Saúde. Brasília: Ministério da Saúde, 2014. Disponível em: https://bvsms.saude.gov.br/. Acesso em: 10 maio 2026.
[2] DUNCAN, Bruce B.; SCHMIDT, Maria Inês; GIUGLIANI, Elsa R. J.; et al. Medicina ambulatorial: condutas de atenção primária baseadas em evidências. 5. ed. Porto Alegre: Artmed, 2022.
[3] GUSSO, Gustavo; LOPES, José Mauro Ceratti; DIAS, Lêda Chaves. Tratado de Medicina de Família e Comunidade. 2. ed. Porto Alegre: Artmed, 2019.
[4] KIDNEY DISEASE: IMPROVING GLOBAL OUTCOMES (KDIGO). KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney International, 2024. Disponível em: https://kdigo.org/guidelines/ckd-evaluation-and-management/. Acesso em: 10 maio 2026.
[5] KIDNEY DISEASE: IMPROVING GLOBAL OUTCOMES (KDIGO). KDIGO 2024 Clinical Practice Guideline for Diabetes Management in Chronic Kidney Disease. Kidney International, 2024. Disponível em: https://kdigo.org/guidelines/diabetes-ckd/. Acesso em: 10 maio 2026.
[6] KIDNEY DISEASE: IMPROVING GLOBAL OUTCOMES (KDIGO). KDIGO Clinical Practice Guideline for Anemia in Chronic Kidney Disease. Kidney International Supplements, 2025. Disponível em: https://kdigo.org/guidelines/anemia-in-ckd/. Acesso em: 10 maio 2026.
[7] KIDNEY DISEASE: IMPROVING GLOBAL OUTCOMES (KDIGO). KDIGO Clinical Practice Guideline for CKD-MBD Update. Kidney International Supplements, 2017. Disponível em: https://kdigo.org/guidelines/ckd-mbd/. Acesso em: 10 maio 2026.
[8] KIDNEY DISEASE: IMPROVING GLOBAL OUTCOMES (KDIGO). KDIGO Clinical Practice Guideline for Lipid Management in Chronic Kidney Disease. Kidney International Supplements, 2013. Disponível em: https://kdigo.org/guidelines/dyslipidemia/. Acesso em: 10 maio 2026.
[9] NATIONAL KIDNEY FOUNDATION (NKF). KDOQI Clinical Practice Guideline for Nutrition in CKD: 2020 Update. American Journal of Kidney Diseases, 2020. Disponível em: https://www.kidney.org/professionals/guidelines. Acesso em: 10 maio 2026.
[10] SOCIEDADE BRASILEIRA DE CARDIOLOGIA (SBC). Diretriz Brasileira de Hipertensão Arterial – 2025. Arquivos Brasileiros de Cardiologia, 2025. Disponível em: https://www.portal.cardiol.br/. Acesso em: 10 maio 2026.
[11] SOCIEDADE BRASILEIRA DE NEFROLOGIA (SBN). Doença Renal Crônica: diagnóstico e manejo clínico. São Paulo: SBN, 2024. Disponível em: https://www.sbn.org.br/. Acesso em: 10 maio 2026.
Autoria e Curadoria
As informações contidas nesta página são de autoria da Equipe Editorial Médica do GPMED, composta por médicos especialistas de diversas áreas. Todo o conteúdo é estruturado rigorosamente com base em fontes bibliográficas de alto impacto e nas diretrizes oficiais vigentes, seguindo os preceitos da Medicina Baseada em Evidências. Nosso compromisso é oferecer ao médico uma base de consulta técnica, confiável e chancelada por profissionais experientes, garantindo máxima segurança no suporte à decisão clínica.


