Tosse Crônica no Adulto
CID-10: R05 - tosse
Introdução
Considerações
A tosse crônica é condição frequente na prática clínica, com prevalência estimada de 5–15% na população geral.
Neste conteúdo, será abordado o manejo da tosse crônica em adultos. O manejo e investigação da tosse aguda será abordado detalhadamente em outro tema.
Impacto relevante:
prejuízo de qualidade de vida
distúrbios do sono
impacto psicossocial
Natureza multifatorial:
pode ser manifestação de doenças respiratórias, digestivas, medicamentosas ou sistêmicas
Conceito atual:
associação com síndrome de hipersensibilidade da tosse
resposta exagerada a estímulos mínimos (ar frio, odores e fala)
Classificação temporal
Aguda: < 3 semanas
Subaguda: 3 a 8 semanas
Crônica: > 8 semanas
Princípios gerais da abordagem
A tosse crônica pode ser abordada como:
Sintoma com causas tratáveis e/ou condição própria (hipersensibilidade do reflexo da tosse)
Diretrizes recomendam abordagem:
sistemática
sequencial
baseada em probabilidade clínica
Fluxo de Raciocínio Clínico
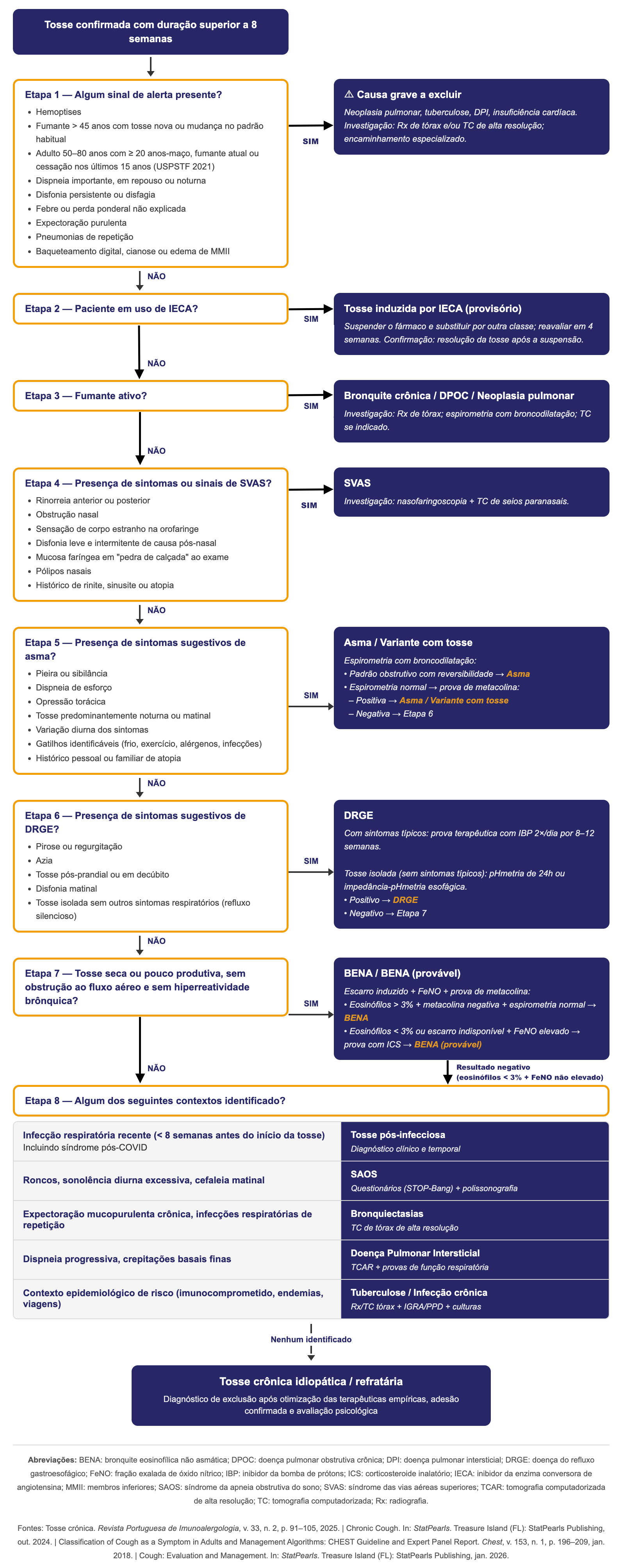
Causas de Tosse Crônica
Considerações:
A tosse crônica pode ter múltiplas etiologias; em aproximadamente 30% dos casos é atribuível a mais de uma causa simultaneamente. [1]
As quatro principais causas em não fumantes, sem uso de IECA e sem alterações radiológicas são:
Síndrome das vias aéreas superiores (SVAS)
Asma
DRGE (Doença do Refluxo Gastroesofágico)
Bronquite eosinofílica não asmática (BENA). [1][2][3]
Etiologias por frequência: [1][2]
Comuns
Síndrome das vias aéreas superiores (SVAS)
Asma (incluindo variante com tosse)
Doença do refluxo gastroesofágico (DRGE)
Bronquite eosinofílica não asmática (BENA)
IECA
Exposição ambiental
Tabagismo ativo
Menos comuns
DPOC
Tosse pós-infecciosa
Síndrome de apneia obstrutiva do sono (SAOS)
Bronquiectasias
Bordetella pertussis
Raras
Doença pulmonar intersticial
Neoplasia pulmonar primária
Pneumonia persistente
Bronquiolite
Tuberculose
Malformação arteriovenosa
Aspiração recorrente
Sarcoidose
Irritação do canal auditivo externo
Tosse psicogênica / distúrbio somático de tosse
Detalhamento das principais causas: ↓
Síndrome das Vias Aéreas Superiores (SVAS)
Previamente denominada síndrome de rinorreia posterior; engloba faringite, rinite, rinossinusite em seus variados fenótipos, alterações anatômicas nasossinusais (ex.: desvio de septo), doenças sistêmicas (ex.: síndrome de Sjögren), discinesia ciliar primária, patologia do ouvido médio ou externo e, mais raramente, neoplasias. [1]
A prevalência estimada varia de 6% a 87% dos casos de tosse crônica, conforme a população estudada. [1]
Mecanismo: estimulação mecânica ou química dos receptores aferentes do nervo vago pela rinorreia nasal posterior, presença de mediadores inflamatórios e limiar reduzido para o reflexo da tosse. [1][4]
A tosse é o único sintoma em até 20% dos pacientes com SVAS (SVAS silenciosa). [1][2]
Outros achados: rinorreia anterior, obstrução nasal, disfonia, sensação de corpo estranho na orofaringe, mucosa faríngea com aspecto "em pedra de calçada" ao exame. [1][2][4]
É fundamental excluir asma e DRGE concomitantes, pois frequentemente se associam. [1]
Asma
A asma caracteriza-se pela inflamação crônica das vias aéreas inferiores, com dispneia, pieira, tosse e opressão torácica de caráter variável. [1]
A tosse pode ser o único ou principal sintoma, especialmente em idade pediátrica (variante de asma com tosse). [1][2]
Pacientes com asma e tosse crônica apresentam maior prevalência de doença grave e maior utilização de serviços de saúde. [1]
O diagnóstico é confirmado pela demonstração da variabilidade do fluxo expiratório associada a padrão obstrutivo na espirometria com broncodilatação. [1][2]
Quando há suspeita diagnóstica sem confirmação espirométrica, a prova de provocação brônquica com metacolina pode auxiliar; um resultado negativo é especialmente útil para excluir o diagnóstico. [1][2]
Doença do Refluxo Gastroesofágico (DRGE)
Responsável pela tosse crônica em 5% a 41% dos casos. [1]
A tosse pode surgir como manifestação atípica isolada (refluxo silencioso), sem pirose ou regurgitação. [1][2]
Mecanismos propostos para o reflexo da tosse na DRGE: [1][4]
Microaspiração de conteúdo gástrico para a laringe e/ou árvore brônquica
Reflexo esofágico mediado pelo vago estimulado pelo refluxo ácido ou não ácido
Estimulação das interconexões neurais esofagobrônquicas
Disfunção motora esofágica com redução da clearance esofágica
Ciclo tosse-refluxo (a tosse piora o refluxo, que por sua vez perpetua a tosse)
Bronquite Eosinofílica Não Asmática (BENA)
Representa cerca de 5% a 30% dos casos de tosse crônica. [1][2]
Caracteriza-se por tosse seca ou pouco produtiva acompanhada de eosinofilia nas vias aéreas, na ausência de obstrução ao fluxo e de hiperreatividade brônquica. [1][2]
Critério diagnóstico principal: presença de mais de 3% de eosinófilos no escarro (espontâneo ou induzido). [1][2]
Ao contrário da asma, não há infiltração por mastócitos no epitélio brônquico. [2]
Diferencia-se da asma pela ausência de obstrução variável ao fluxo expiratório na espirometria e pela prova de metacolina negativa. [1][2]
Pacientes com episódios recorrentes sintomáticos de BENA apresentam risco aumentado de desenvolver asma ao longo do tempo. [2]
Inibidores da Enzima Conversora de Angiotensina (IECA)
Entre 5% e 20% dos pacientes tratados com IECA desenvolvem tosse seca. [1][2]
Mecanismo: acúmulo de bradicinina, que estimula as fibras C das vias aéreas. [1][4]
A sitagliptina também pode induzir tosse por mecanismo semelhante (aumento de substância P, eotaxina e neuropeptídeo Y) e deve ser investigada. [3][4]
Início geralmente entre 1 semana e 6 meses após a introdução do fármaco, podendo ocorrer a qualquer momento e de forma independente da dose. [1][2]
Resolução esperada em 1 a 4 semanas após suspensão e substituição por outra classe farmacológica. [1]
Tosse Pós-Infecciosa
Ocorre em até 25% dos pacientes após infecção respiratória. [2][4]
Mecanismo: inflamação da mucosa, lesão epitelial e das terminações nervosas aferentes, com aumento da hiperreatividade do reflexo da tosse. [1][4]
A upregulation dos receptores TRP pelo rinovírus contribui para perpetuação do quadro. [1]
Agentes frequentemente implicados em surtos: Mycoplasma pneumoniae, Chlamydia pneumoniae, Bordetella pertussis e SARS-CoV-2. [2]
Na síndrome pós-COVID, tosse prolongada pode associar-se a fadiga crônica, disfunção cognitiva, dispneia e dor. [1][2]
Neoplasia Pulmonar
Corresponde a menos de 2% dos casos de tosse crônica; ocorre predominantemente em neoplasias localizadas nas vias aéreas centrais, onde se concentram os receptores da tosse. [1]
A tosse está presente em até 57% dos pacientes com câncer de pulmão e é frequentemente o sintoma de apresentação. [2]
Deve ser considerada obrigatoriamente em fumantes com mais de 45 anos com tosse nova ou mudança do padrão habitual. [1][3][4]
Síndrome de Hipersensibilidade à Tosse
Conceito mais recente, mais frequente em mulheres. [1]
Resulta da hipersensibilidade a estímulos irritantes inócuos, pela superexpressão dos receptores TRPV1 e TRPA1 na mucosa. [1]
A capsaicina inalada tem sido utilizada experimentalmente para avaliar a sensibilidade do reflexo da tosse; sem valor diagnóstico isolado, mas permite comparação seriada no mesmo paciente para avaliação de resposta terapêutica. [1]
Avaliação Inicial
Anamnese dirigida
Características da tosse:
seca vs produtiva
intermitente vs contínua
fatores desencadeantes (ar frio, fala e exercício)
Sintomas associados:
sibilância → sugere doença de vias aéreas inferiores
rinorreia/post-nasal → sugere vias aéreas superiores
pirose/regurgitação → sugere DRGE
História clínica:
tabagismo
exposição ambiental/ocupacional
infecção prévia
Medicamentos:
uso de IECA (causa frequente)
Comorbidades:
asma, DPOC, rinossinusite e DRGE
Classificação temporal
Aguda: < 3 semanas
Subaguda: 3 a 8 semanas
Crônica: > 8 semanas (abordada neste conteúdo)
Exame físico
Avaliação geral
Ausculta pulmonar
Avaliação otorrinolaringológica
Sinais de doença sistêmica
Sinais de Alerta (red flags)
Indicam possibilidade de causa grave e requerem investigação prioritária: [1][3][4]
Hemoptises
Tabagismo intenso (mais de 20 anos-maço) ou fumante com mais de 45 anos com tosse nova ou mudança no padrão habitual
Adultos entre 50 e 80 anos com história de ≥ 20 anos-maço que fumam atualmente ou pararam nos últimos 15 anos
Dispneia importante, especialmente em repouso ou durante a noite
Produção elevada de expectoração (mais de 1 colher de sopa por dia)
Expectoração purulenta
Disfonia ou disfagia
Sintomas constitucionais: febre e perda ponderal
DRGE associada a perda de peso, anemia e hemorragia gastrointestinal
Pneumonias de repetição
Alterações no exame físico: baqueteamento digital, cianose, edema de membros inferiores
Suspeita de neoplasia ou tuberculose
Imunossupressão
Perda ponderal inexplicada
Febre persistente
Exames Complementares
Exames de primeira linha: [1][2][3][4]
Radiografia de tórax
Útil na exclusão de doenças potencialmente graves em avaliação inicial
Mandatória na ausência de diagnóstico quando a tosse sugere doença de maior gravidade (ex.: pneumonia, insuficiência cardíaca) e em pacientes com mais de 40 anos com queixas torácicas [1]
Indicada para todos os adultos com 15 anos ou mais com tosse superior a 8 semanas [4]
Espirometria com broncodilatação
Avaliação de asma e DPOC
Complementada com prova de broncoprovocação com metacolina quando espirometria normal e há suspeita de asma [1][2]
FeNO (fração exalada de óxido nítrico)
Indicado quando há sintomas sugestivos de doença pulmonar obstrutiva associados à tosse (dispneia de esforço, pieira, opressão torácica ou expectoração mucosa), mesmo sem alterações ao exame físico [1]
Investigação por etiologia: [1][2]
Asma: espirometria com broncodilatação e FeNO
SVAS: nasofaringoscopia; TC de seios paranasais
DRGE: prova terapêutica com IBP; endoscopia digestiva alta (EDA) em presença de disfagia ou sinais de alarme; pHmetria ou impedância-pHmetria esofágica de 24h em casos selecionados
BENA: eosinófilos no escarro (presença de mais de 3%); FeNO; prova de broncoprovocação; lavado broncoalveolar; biópsia brônquica
IECA/sitagliptina: revisão da medicação em uso e do intervalo desde o início do fármaco
Tabagismo: investigação dos hábitos tabágicos; monóxido de carbono exalado
SAOS: questionários (ex.: STOP-Bang); polissonografia
DPOC: espirometria com broncodilatação
Bronquiectasias: TC de tórax de alta resolução
Neoplasia pulmonar: TC de tórax de alta resolução; biópsia
Exames de segunda linha (casos selecionados): [1][2]
TC de tórax de alta resolução: útil na avaliação do parênquima pulmonar e fundamental em situações de quadro clínico grave
Broncofibroscopia
Monitoramento ambulatorial de refluxo
Ferramentas de avaliação do impacto na qualidade de vida: [1]
Leicester Cough Questionnaire (LCQ)
Cough Severity Index (CSI)
Tratamento
Causa conhecida ou suspeita:
O tratamento deve ser dirigido à causa subjacente identificada.
Idealmente, a etiologia deve ser estabelecida antes do início do tratamento farmacológico.
Quando a investigação não puder ser realizada em tempo oportuno, indica-se tratamento empírico voltado à causa mais provável. [1]
Como aproximadamente um terço dos casos apresenta múltiplas etiologias, pode ser necessário tratar mais de uma causa simultaneamente.
Em pacientes com melhora parcial, deve-se considerar a prescrição adicional de terapêutica dirigida a outra etiologia; após controle sintomático, ponderar a interrupção sequencial dos tratamentos com monitoramento da evolução clínica. [1]
A avaliação da resposta ao tratamento deve ser realizada em torno de 3 meses, desencadeando abordagem sequencial na ausência de resposta significativa. [1]
💡 Dica: Use a barra de busca da plataforma para encontrar o manejo específico da patologia mais provável.
Causa desconhecida (Tosse Crônica Refratária e Idiopática):
Terapias não farmacológicas: [1][2]
Terapia da fala: inclui técnicas de supressão da tosse, exercícios respiratórios e aconselhamento psicoeducacional [2]
As terapias não farmacológicas não apresentam efeitos sustentados quando utilizadas isoladamente após a cessação; sua combinação com tratamentos farmacológicos minimiza a dose necessária dos fármacos e pode eventualmente permitir sua suspensão [1]
Abordagem Farmacológica:
As opções são escassas, não consensuais e com baixo nível de evidência, suportadas por estudos pequenos e pouco representativos. [1]
Critérios de Encaminhamento
Na Atenção Primária, deves-se considerar o encaminhamento para serviço de referência em caso de:
Presença de sinais de alerta (descritos acima)
RX de tórax alterado
Falha após abordagem inicial estruturada
Suspeita de doença complexa ou rara
Armadilhas Comuns
Realizar investigação sem direção clínica
Ignorar IECA ou tabagismo
Esquecer da hipótese de DRGE (doença do refluxo gastroesofágico)
Não solicitar radiografia inicial
Considerar apenas uma causa (frequente associação de etiologias)
Tratar empiricamente sem reavaliação estruturada
Complicações
A tosse crônica não tratada pode acarretar complicações significativas, uma vez que durante episódios vigorosos as pressões intratorácicas podem atingir 300 mmHg e as velocidades expiratórias 500 km/h. [1]
Complicações potenciais incluem: [1][2][4]
Cansaço e exaustão física
Cefaleia e tonturas
Dor musculoesquelética
Hipotensão e síncope
Arritmias cardíacas
Vômitos
Incontinência urinária (particularmente em mulheres)
Fratura de costelas (geralmente múltiplas, da 5ª à 7ª costela) [1]
Hérnia
Refluxo gastroesofágico (a tosse pode induzir e agravar o próprio refluxo)
Distúrbio do sono com sonolência diurna
Isolamento social e impacto psicossocial grave: ansiedade, depressão, constrangimento em ambientes públicos [2][4]
Trauma laringotraqueobrônquico
Aumento da frequência de consultas de urgência e hospitalizações [4]
Referências
[1] BRAGANÇA, Mariana; VASCONCELOS, Maria João; AMARAL, Luís. Tosse crónica. Revista Portuguesa de Imunoalergologia, v. 33, n. 2, p. 91-105, 2025. Disponível em: https://doi.org/10.32932/rpia.2025.03.157. Acesso em: 15 abr. 2026.
[2] ALHAJJAJ, Mohamed S.; SANKARI, Abdulghani; BAJAJ, Puneet. Chronic Cough. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 2026 Jan. Last Update: October 7, 2024. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK430791/. Acesso em: 15 abr. 2026.
[3] IRWIN, Richard S.; FRENCH, Cynthia L.; CHANG, Anne B.; ALTMAN, Kenneth W.; on behalf of the CHEST Expert Cough Panel. Classification of Cough as a Symptom in Adults and Management Algorithms: CHEST Guideline and Expert Panel Report. Chest, v. 153, n. 1, p. 196-209, jan. 2018. Disponível em: https://doi.org/10.1016/j.chest.2017.10.016. Acesso em: 15 abr. 2026.
[4] DAS, Sohini; GOLDIN, Jennifer; ALHAJJAJ, Mohamed S. Cough: Evaluation and Management. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing, 2026 Jan. Last Update: January 31, 2026. Disponível em: https://www.ncbi.nlm.nih.gov/books/NBK493221/. Acesso em: 15 abr. 2026.
[5] AGONDI, R. C. et al. Tosse crônica e síndrome de hipersensibilidade à tosse. 2025.
[6] AMERICAN COLLEGE OF CHEST PHYSICIANS. Clinical Pulmonary Guidelines. 2023. Disponível em: https://www.chestnet.org/
[7] BVS APS. Manejo clínico da tosse crônica. 2023.
[8] BRITISH THORACIC SOCIETY. Chronic cough in adults – clinical statement. 2024.
[9] Gusso G, Lopes JMC. Tratado de Medicina de Família e Comunidade. 2a ed. Porto Alegre: Artmed, 2019.
[10] IRWIN, R. S. et al. Unexplained or Refractory Chronic Cough in Adults. NEJM, 2025.
[11] KANJANAWASEE, D. et al. Chronic cough management: practical guidelines and PICO-based evidence. Asian Pac J Allergy Immunol, 2024.
[12] MORICE, A. H. et al. ERS guidelines on the diagnosis and treatment of chronic cough. European Respiratory Journal, 2019.
[13] ROUADI, P. W. et al. WAO-ARIA consensus on chronic cough: executive summary. 2025. Disponível em: https://pmc.ncbi.nlm.nih.gov/articles/PMC11903822/
[14] SOCIEDADE BRASILEIRA DE PNEUMOLOGIA. II Diretrizes Brasileiras no Manejo da Tosse Crônica. 2006.
Autoria e Curadoria
As informações contidas nesta página são de autoria da Equipe Editorial Médica do GPMED, composta por médicos especialistas de diversas áreas. Todo o conteúdo é estruturado rigorosamente com base em fontes bibliográficas de alto impacto e nas diretrizes oficiais vigentes, seguindo os preceitos da Medicina Baseada em Evidências. Nosso compromisso é oferecer ao médico uma base de consulta técnica, confiável e chancelada por profissionais experientes, garantindo máxima segurança no suporte à decisão clínica.


