Dor Abdominal em Adultos: Diagnósticos Diferenciais
CID 10: R10 - Dor abdominal e pélvica
CID 10: R100 - Abdome agudo
Introdução
Considerações:
Dor abdominal é um sintoma, não um diagnóstico. A abordagem deve priorizar:
Identificação de causas cirúrgicas ou potencialmente fatais
Reconhecimento de síndromes clínicas
Seleção racional de exames
Definição de necessidade de encaminhamento imediato.
Neste tema, é abordado a elucidação diagnóstica e raciocínio clínico em casos de dor abdominal em adultos, incluindo mulheres em idade fértil não gestantes.
O manejo específico de cada doença é discutido em temas específicos. Use a barra de “busca” da plataforma para acessar os temas específicos.
A abordagem da dor abdominal em crianças e gestantes também é discutida separadamente. Use a barra de “busca” da plataforma para acessar os temas específicos.
Classificação Inicial
Para raciocínio clínico, é útil dividir em:
Aguda: horas a dias
Crônica: dor contínua ou intermitente por > 3 meses.
A dor aguda exige prioridade para exclusão de:
peritonite
obstrução intestinal
perfuração de víscera oca
isquemia mesentérica
apendicite
colecistite/colangite
pancreatite
diverticulite complicada
aneurisma de aorta abdominal
causas urinárias ou ginecológicas agudas.
Na dor crônica, o raciocínio muda:
A prioridade é separar doença orgânica relevante de síndromes funcionais, especialmente quando não há sinais de alarme.
Distúrbios funcionais intestinais, como a síndrome do intestino irritável, são causas frequentes de dor abdominal crônica.
Objetivos da Avaliação Inicial:
Toda avaliação deve responder, em sequência:
O paciente está instável?
Há sinais de abdome agudo cirúrgico?
A dor é localizada, difusa, visceral, somática ou referida?
O padrão clínico sugere origem gastrointestinal, hepatobiliar, pancreática, urinária, vascular, metabólica, torácica ou ginecológica?
Quais exames realmente mudam a probabilidade diagnóstica?
Sinais de Alarme
Sinais de alarme na dor abdominal aguda:
A avaliação da dor abdominal aguda deve começar pela gravidade clínica.
Febre, taquicardia e hipotensão aumentam a probabilidade de doença grave.
Sinais que exigem encaminhamento imediato para urgência/emergência:
instabilidade hemodinâmica
dor intensa com rápida piora
sinais de irritação peritoneal
abdome rígido/involuntariamente tenso
vômitos persistentes com desidratação
hemorragia digestiva
síncope associada
suspeita de sepse
suspeita de aneurisma/dissecção/isquemia
obstrução intestinal
incapacidade de controle ambulatorial da dor.
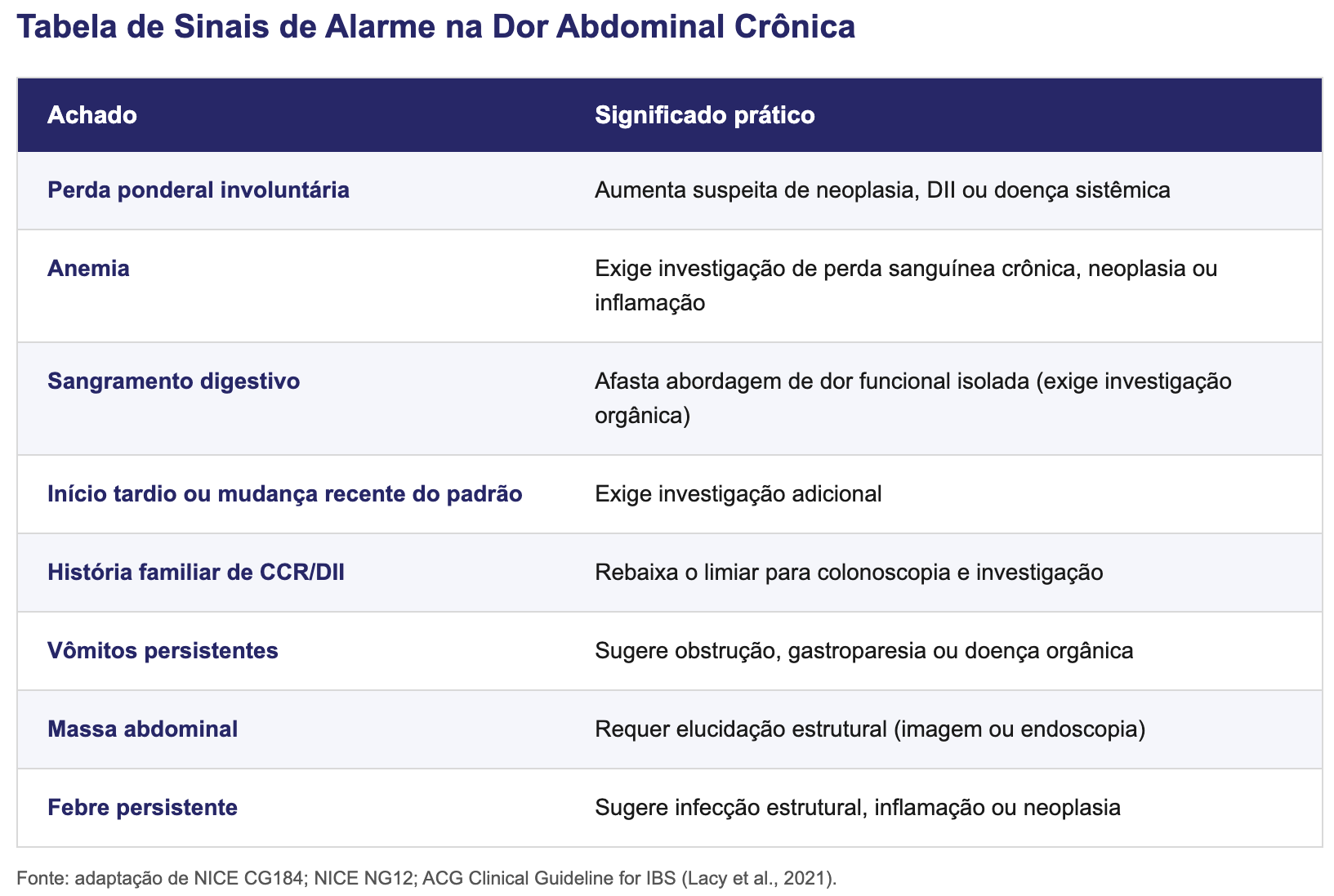
Sinais de alarme na dor abdominal crônica:
Na dor crônica, deve-se avaliar os seguintes "red flags" que afastam abordagem funcional isolada e exigem investigação adicional:
perda ponderal involuntária
anemia
sangramento digestivo
início em idade mais avançada
história familiar de câncer colorretal, doença inflamatória intestinal ou doença gastrointestinal relevante
massa abdominal
febre persistente
vômitos persistentes
alteração progressiva do hábito intestinal.
O NICE recomenda considerar via rápida para suspeita de câncer colorretal em adultos com combinações como:
Perda de peso inexplicada + dor abdominal, além de cenários com anemia ou sangramento retal conforme idade e contexto clínico.
Anamnese
Caracterização da dor
Registrar sistematicamente:
início: súbito ou insidioso
duração e evolução
localização inicial e atual
migração
intensidade
caráter: cólica, queimação, peso, pontada, contínua
fatores desencadeantes e de alívio
relação com alimentação, evacuação, micção e movimento.
Sintomas associados
Procurar ativamente:
febre
anorexia
náuseas/vômitos
diarreia
constipação
parada de eliminação de fezes e flatos
melena/hematoquezia
icterícia
colúria/acolia
disúria/hematúria
dor torácica
dispneia
perda de peso.
Contexto clínico que muda a probabilidade diagnóstica
Itens que alteram fortemente o raciocínio:
uso de AINEs, anticoagulantes, opioides, GLP-1, antibióticos
etilismo
colelitíase prévia
cirurgias abdominais
fibrilação atrial/doença aterosclerótica
nefrolitíase prévia
doença inflamatória intestinal
imunossupressão.
Mulheres em idade fértil
Em mulheres entre menacme e menopausa, a hipótese ginecológica nunca deve ser esquecida.
A gravidez precisa ser descartada de forma objetiva antes de excluir causas como gravidez ectópica e antes de definir exames com radiação ionizante. A dor abdominal em gestantes será discutida em um tema específico.
A ACEP-24 considera apropriado solicitar teste de gravidez em mulheres de 14 a 50 anos com dor abdominal no contexto de urgência.
Exame Físico
Avaliação geral
Sempre incluir:
sinais vitais
inspeção geral
hidratação
perfusão
nível de consciência.
Exame abdominal
O exame abdominal deve seguir sequência organizada:
inspeção
ausculta
percussão
palpação superficial e profunda.
Achados com alto valor prático:
paciente imóvel sugere peritonite
paciente inquieto/retorcendo-se sugere dor cólica, como biliar ou ureteral
distensão sugere obstrução, íleo, ascite ou massa
defesa involuntária/rebote sugerem irritação peritoneal
dor localizada orienta a topografia diagnóstica.
Exames físicos frequentemente negligenciados
Conforme o caso, incluir:
exame cardiovascular e pulmonar
inspeção de hérnias
punho-percussão lombar
toque retal quando houver sangramento, fecaloma ou suspeita de massa distal
exame pélvico em mulheres selecionadas.
Fluxo Prático de Raciocínio Clínico
Tabela Prática de Raciocínio por Topografia
Diagnósticos Diferenciais na Dor Abdominal Aguda
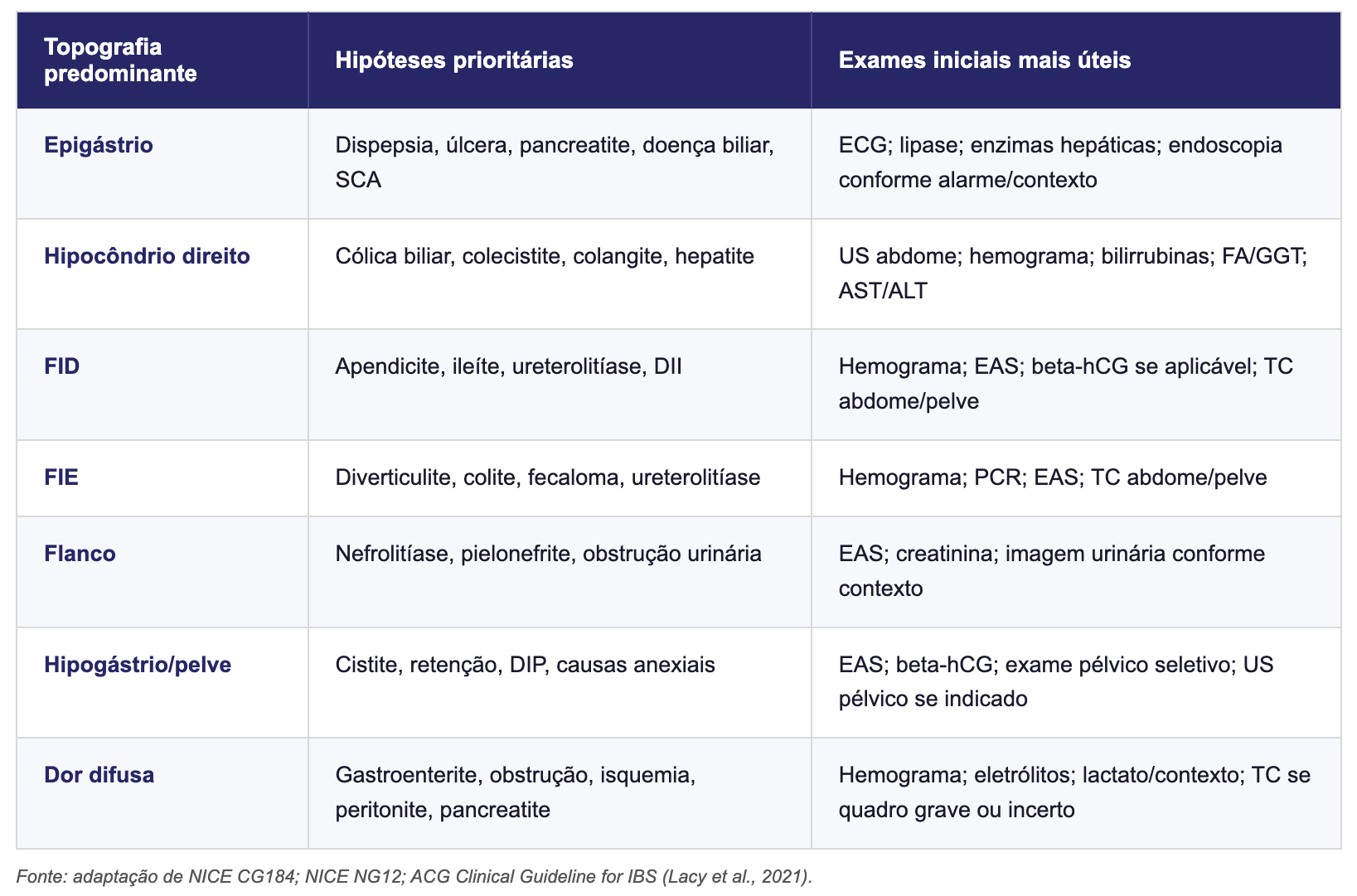
Epigástrio
Principais hipóteses:
dispepsia/úlcera péptica
gastrite
pancreatite aguda
doença biliar
síndrome coronariana aguda
isquemia mesentérica inicial
aneurisma de aorta abdominal.
Pistas úteis:
relação com refeição/azia/regurgitação → dispepsia/DRGE
dor intensa irradiada para dorso + vômitos → pancreatite
epigastralgia em paciente vascular, desproporcional ao exame → isquemia
epigastralgia em paciente com risco cardiovascular → considerar causa cardíaca.
Hipocôndrio direito
Principais hipóteses:
cólica biliar
colecistite aguda
colangite
hepatite
abscesso hepático
pneumonia basal direita
pielonefrite direita.
Fossa ilíaca direita (FID)
Principais hipóteses:
apendicite
ileíte/infecciosa ou inflamatória
ureterolitíase distal
doença inflamatória intestinal
causas ginecológicas em mulheres.
Fossa ilíaca esquerda (FIE)
Principais hipóteses:
diverticulite aguda
colite
constipação/fecaloma
ureterolitíase distal
causas ginecológicas em mulheres.
Flancos
Principais hipóteses:
nefrolitíase
pielonefrite
obstrução urinária
causas musculoesqueléticas.
Hipogástrio/pelve
Principais hipóteses:
cistite
retenção urinária
doença inflamatória pélvica
cisto ovariano/torção anexial
endometriose
diverticulite baixa.
Dor difusa
Principais hipóteses:
gastroenterite
peritonite
obstrução intestinal
isquemia mesentérica
pancreatite
cetoacidose/causas metabólicas
dor funcional
dor abdominal inespecífica.
Diagnósticos Diferenciais na Dor Abdominal Crônica
Causas gastrointestinais comuns
Considerar:
síndrome do intestino irritável
dispepsia funcional
DRGE/úlcera péptica
constipação crônica
doença celíaca
doença inflamatória intestinal
doença diverticular
neoplasias.
Causas hepatobiliares/pancreáticas
Considerar:
colelitíase sintomática
disfunção biliar
pancreatite crônica
neoplasias pancreatobiliares
hepatopatias com distensão capsular.
Causas urinárias, ginecológicas e extra-abdominais
Considerar:
nefrolitíase recorrente
pielonefrite de repetição
endometriose
dor miofascial da parede abdominal
hérnias
dor de origem torácica ou cardíaca
causas metabólicas e psicossomáticas.
Quando pensar em síndrome funcional
É razoável considerar síndrome funcional quando:
há longa evolução
exame físico é inocente
não há sinais de alarme
o padrão é recorrente e compatível com distúrbio funcional intestinal.
Isso não elimina investigação inicial mínima; apenas evita cascata diagnóstica indiscriminada.
Exames Complementares Iniciais
Exames laboratoriais iniciais conforme contexto
Em muitos casos agudos, os exames básicos úteis são:
hemograma
PCR/VHS conforme suspeita inflamatória
função renal e eletrólitos
AST/ALT, FA, GGT e bilirrubinas se suspeita hepatobiliar
lipase se dor epigástrica/andar superior
EAS/urocultura se suspeita urinária
teste de sangue oculto/FIT ou investigação de anemia na dor crônica conforme contexto.
Beta-hCG
Em mulher em idade fértil, beta-hCG é exame obrigatório na prática diagnóstica inicial quando houver possibilidade gestacional, independentemente da história menstrual referida. Isso evita erro grosseiro de raciocínio e muda a interpretação da dor e da imagem.
ECG e marcadores cardíacos
Dor epigástrica ou abdominal alta em pacientes com risco cardiovascular, idosos ou quadro atípico deve motivar exclusão de síndrome coronariana aguda.
Exame de Imagem: Como Escolher?
Hipocôndrio direito
Ultrassonografia de abdome é o exame inicial mais apropriado para dor em hipocôndrio direito/suspeita biliar.
Fossa ilíaca direita
TC de abdome e pelve com contraste IV é geralmente o exame inicial mais apropriado em adulto com dor em FID/suspeita de apendicite.
Fossa ilíaca esquerda / suspeita de diverticulite
TC de abdome e pelve com contraste IV é geralmente o exame inicial mais apropriado na dor em FIE e na suspeita de diverticulite.
Dor abdominal difusa ou não localizada
Em dor abdominal aguda não localizada, especialmente com febre, TC de abdome e pelve é o exame de imagem inicial preferencial.
Flanco / suspeita de cálculo
Na suspeita de nefrolitíase, mantém-se os critérios específicos para imagem da dor em flanco; em adultos, a TC sem contraste costuma ter grande utilidade diagnóstica para urolitíase.
Quando a imagem pode não ser necessária de imediato
Nem toda dor abdominal precisa de imagem inicial.
Quando o quadro é leve, o exame físico é inocente, não há sinais de alarme e a hipótese é funcional ou dispéptica, a estratégia pode ser clínica com investigação dirigida.
Em contrapartida, dor focal aguda, febre, leucocitose, peritonismo, suspeita de obstrução ou causa vascular mudam esse limiar.
Quando Indicar Endoscopia ou Colonoscopia ou Encaminhamento
Endoscopia digestiva alta (EDA) deve entrar no raciocínio quando houver sintomas dispépticos persistentes com sinais de alarme, suspeita de úlcera complicada ou necessidade de investigação estrutural do trato alto.
Colonoscopia (ou encaminhamento coloproctológico) ganham prioridade em pacientes com dor abdominal associada a:
anemia
perda de peso
sangramento intestinal
alteração persistente do hábito intestinal
massa
história familiar relevante
suspeita de câncer colorretal ou DII.
Na indisponibilidade de tais exames, mas havendo indicação, deve-se encaminhar o paciente para o serviço de referência para realização dos mesmos.
Erros Comuns na Abordagem
Os erros mais frequentes são:
tentar "dar nome" à dor antes de estratificar gravidade
pedir imagem sem hipótese ou topografia definidas
esquecer beta-hCG em mulher em idade fértil
não considerar causa extra-abdominal (IAM, pneumonia, cetoacidose, herpes-zóster, dor da parede)
rotular precocemente como "gases", "gastroenterite" ou "ansiedade"
chamar de funcional sem investigação mínima e sem excluir sinais de alarme.
Resumo para Consulta Rápida
Regra prática:
Passo 1: Avaliar Gravidade
Passo 2: Avaliar Tempo de evolução (Aguda vs Crônica)
Passo 3: Avaliar Topografia
Passo 4: Avaliar Síndrome associada
Passo 5: Solicitar exame complementar, se necessário.
Referências
[1] AMERICAN ACADEMY OF FAMILY PHYSICIANS. Acute abdominal pain in adults: evaluation and diagnosis. American Family Physician, Leawood, v. 107, n. 6, p. 613-624, 2023.
[2] AMERICAN COLLEGE OF RADIOLOGY. ACR Appropriateness Criteria®: Acute Nonlocalized Abdominal Pain. Reston: ACR, 2026.
[3] AMERICAN COLLEGE OF RADIOLOGY. ACR Appropriateness Criteria®: Right Upper Quadrant Pain. Reston: ACR, 2026.
[4] AMERICAN COLLEGE OF RADIOLOGY. ACR Appropriateness Criteria®: Right Lower Quadrant Pain. Reston: ACR, 2022.
[5] AMERICAN COLLEGE OF RADIOLOGY. ACR Appropriateness Criteria®: Left Lower Quadrant Pain. Reston: ACR, 2023.
[6] AMERICAN COLLEGE OF RADIOLOGY. ACR Appropriateness Criteria®: Acute Onset Flank Pain – Suspicion of Stone Disease (Urolithiasis). Reston: ACR, 2026.
[7] AMERICAN COLLEGE OF EMERGENCY PHYSICIANS. Pregnancy test for female abdominal pain patients (ACEP-24). Irving: ACEP, 2019.
[8] LACY, B. E. et al. ACG clinical guideline: management of irritable bowel syndrome. The American Journal of Gastroenterology, Philadelphia, v. 116, n. 1, p. 17-44, 2021.
[9] NATIONAL INSTITUTE FOR HEALTH AND CARE EXCELLENCE. Gastro-oesophageal reflux disease and dyspepsia in adults: investigation and management. London: NICE, 2014. Updated 2019.
[10] NATIONAL INSTITUTE FOR HEALTH AND CARE EXCELLENCE. Suspected cancer: recognition and referral. London: NICE, 2015. Updated 2025.
Autoria e Curadoria
As informações contidas nesta página são de autoria da Equipe Editorial Médica do GPMED, composta por médicos especialistas de diversas áreas. Todo o conteúdo é estruturado rigorosamente com base em fontes bibliográficas de alto impacto e nas diretrizes oficiais vigentes, seguindo os preceitos da Medicina Baseada em Evidências. Nosso compromisso é oferecer ao médico uma base de consulta técnica, confiável e chancelada por profissionais experientes, garantindo máxima segurança no suporte à decisão clínica.


