Bradicardia em Pediatria
CID 10: R001 - Bradicardia não especificada
Introdução
Definição:
Frequência cardíaca (FC) abaixo do limite inferior do normal para a idade. Os valores de referência variam conforme o desenvolvimento fisiológico [1].
Fisiopatologia:
Em crianças, a bradicardia é frequentemente uma resposta pré-terminal a uma falha respiratória progressiva ou choque, levando à hipóxia miocárdica e acidose, ao contrário da etiologia isquêmica primária comum em adultos [3].
Mecanismos:
Manifesta-se principalmente como bradicardia sinusal (lentificação do nó sinusal), bradicardia juncional (ritmo de substituição) ou bloqueio atrioventricular (BAV), onde há falha na condução entre átrios e ventrículos [1].
Epidemiologia:
É o ritmo pré-parada mais comum em pediatria. Em crianças com cardiopatias congênitas, a incidência de eventos cardíacos que exigem RCP é significativamente maior [1][2].
Fluxograma de Manejo (PALS 2025)
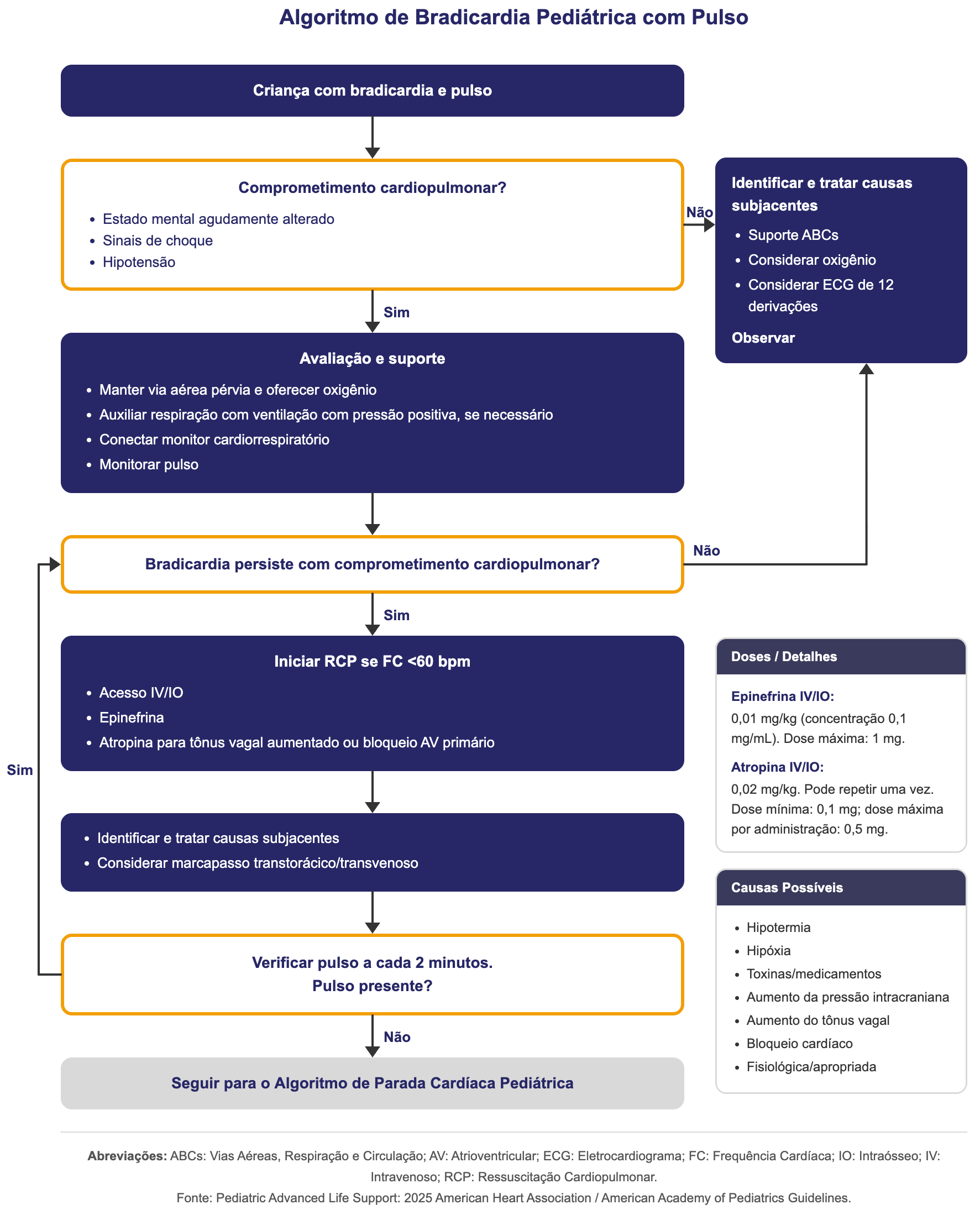
Avalição Clínica e Diagnóstica
Sinais de Instabilidade:
Alteração do estado mental, hipotensão, sinais de má perfusão periférica (tempo de enchimento capilar lentificado, pulsos finos) e dificuldade respiratória [2][3].
Eletrocardiograma (ECG):
Essencial para diferenciar o tipo de bradicardia e medir o intervalo QT (risco de taquiarritmias dependentes de pausa) [1].
Monitorização:
Exige oximetria de pulso contínua, monitorização cardíaca e aferição frequente da pressão arterial [2].
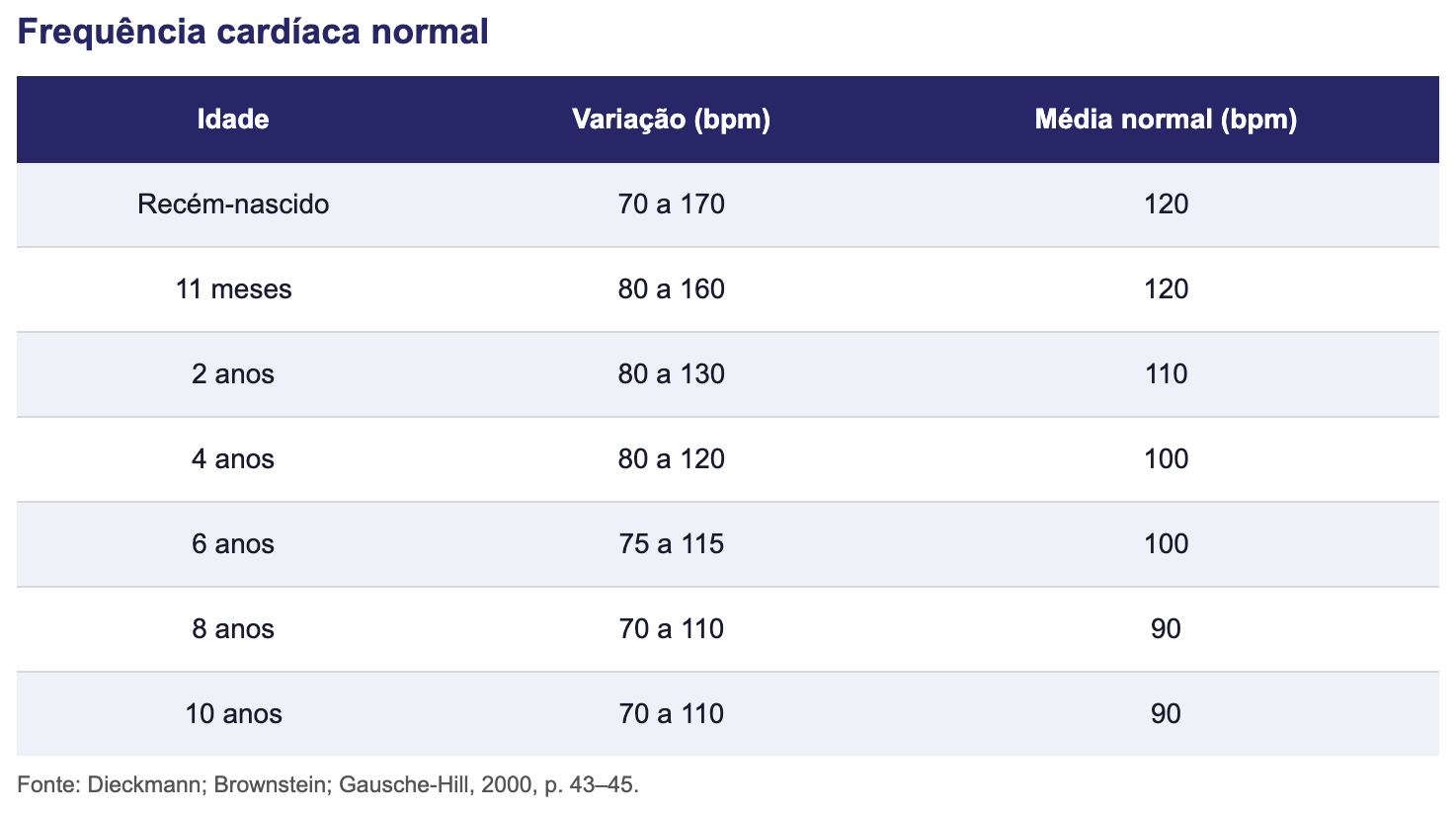
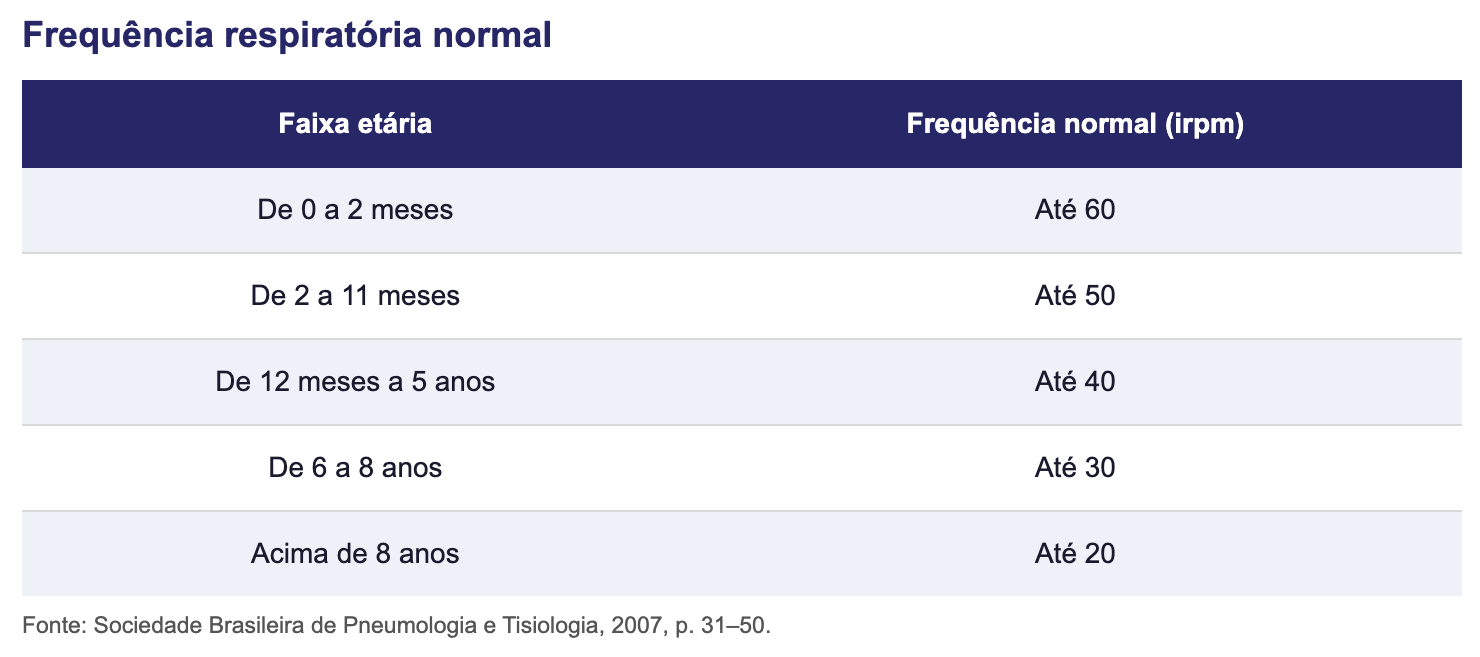
Sinais vitais:
Avaliar tabelas abaixo.
Tratamento
Suporte Respiratório:
Garantir via aérea pérvia e ventilação/oxigenação com oxigênio a 100%. A ventilação adequada frequentemente reverte a bradicardia pediátrica [3][5][6]
Compressões Torácicas:
Indicadas se a FC < 60 bpm associada a sinais de hipoperfusão sistêmica, mesmo após ventilação e oxigenação eficazes [2][3][5][6].
Técnica: Profundidade de pelo menos um terço do diâmetro anteroposterior do tórax (aprox. 4 cm em lactentes e 5 cm em crianças) [2].
Frequência: 100 a 120 compressões/minuto [2].
Minimizar Interrupções: As pausas nas compressões devem ser limitadas a menos de 10 segundos [2].
Medicamentos: [5][6]
Adrenalina amp. 1 mg/mL
Dose IV/IO: 0,01 mg/kg (concentração 0,1 mg/mL).
Dose máxima IV/IO: 1 mg.
Alternativa:
Dose via Tubo Endotraqueal: 0,1 mg/kg (0,1 mL/kg da concentração 1 mg/mL). Nota: a via IV/IO é preferível.
Atropina amp. 0,25 mg/mL ou 0,5 mg/mL
Dose IV/IO: 0,02 mg/kg. Pode repetir uma vez.
Dose mínima por administração: 0,1 mg (doses muito baixas podem causar bradicardia paradoxal).
Dose máxima por administração: 0,5 mg (dose máxima por administração).
Indicação principal: Bradicardia por aumento do tônus vagal, intoxicação por organofosforados ou bloqueio atrioventricular primário.
Terapia Elétrica e Avançada
Marcapasso Transcutâneo:
Deve ser considerado em casos de bradicardia refratária a medicamentos com suspeita de BAV completo ou disfunção do nó sinusal [1][2].
Marcapasso Permanente:
Indicado em casos de bradicardia sintomática crônica, BAV de alto grau ou DNS avançada [1].
ECPR (Ressuscitação Extracorpórea):
Em centros especializados, o suporte de vida extracorpóreo (ECLS/ECMO) deve ser considerado precocemente em pacientes com doenças cardíacas conhecidas que não respondem à RCP convencional [2].
Classificação e Etiologia
Bradicardia Sinusal:
Frequentemente causada por hipóxia, acidose, hipotermia, toxicidade medicamentosa ou aumento do tônus vagal [1].
Disfunção do Nó Sinusal (DNS):
Pode ser congênita ou adquirida (comum após cirurgias cardíacas que envolvem os átrios, como as cirurgias de Fontan ou Mustard) [1][2].
Bloqueio Atrioventricular (BAV):
Congênito: Frequentemente associado a anticorpos maternos (anti-Ro/SSA e anti-La/SSB) ou malformações estruturais [1].
Adquirido: Pós-operatório de cirurgias cardíacas, miocardites ou doenças inflamatórias [1][2].
Referência
[1] BARUTEAU, Alban-Elouen et al. Evaluation and management of bradicardia in neonates and children. Eur J Pediatr, 2016. Disponível em: https://doi.org/10.1007/s00431-015-2689-z.
[2] MARINO, Bradley S. et al. Cardiopulmonary Resuscitation in Infants and Children With Cardiac Disease: A Scientific Statement From the American Heart Association. Circulation, 2018. Disponível em: https://www.ahajournals.org/doi/10.1161/CIR.0000000000000524.
[3] ANDROPOULOS, Dean B.; GREGORY, George A. Gregory's Pediatric Anesthesia. 6. ed. Hoboken: Wiley-Blackwell, 2020. Disponível em: https://onlinelibrary.wiley.com/doi/book/10.1002/9781119371533.
[4] NASCIMENTO, Rodrigo; ARGIMON, Gabrielly Pereira; ARJONA, Marina Dagostin de (Org.). Guia Prático de Urgências e Emergências Pediátricas. Edição I. [S.l.]: Editora Pasteur, 2020. Disponível em: https://editorapasteur.com.br.
[5] JOYNER, Benny L. Jr. et al. Part 6: Pediatric Basic Life Support: 2025 American Heart Association and American Academy of Pediatrics Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation, v. 152, n. suppl 2, p. S424–S447, out. 2025. Disponível em: https://doi.org/10.1161/CIR.0000000000001370. Acesso em: 13 mai. 2026.
[6] LASA, Javier J. et al. Part 8: Pediatric Advanced Life Support: 2025 American Heart Association and American Academy of Pediatrics Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation, v. 152, n. suppl 2, p. S479–S537, out. 2025. Disponível em: https://doi.org/10.1161/CIR.0000000000001368. Acesso em: 13 mai. 2026.
Autoria e Curadoria
As informações contidas nesta página são de autoria da Equipe Editorial Médica do GPMED, composta por médicos especialistas de diversas áreas. Todo o conteúdo é estruturado rigorosamente com base em fontes bibliográficas de alto impacto e nas diretrizes oficiais vigentes, seguindo os preceitos da Medicina Baseada em Evidências. Nosso compromisso é oferecer ao médico uma base de consulta técnica, confiável e chancelada por profissionais experientes, garantindo máxima segurança no suporte à decisão clínica.


